La broncopneumopatia cronica ostruttiva ( BPCO ) è un tipo di malattia polmonare progressiva caratterizzata da sintomi respiratori cronici e limitazione del flusso d’aria. [ 9 ] GOLD definisce la BPCO come una condizione polmonare eterogenea caratterizzata da sintomi respiratori cronici ( dispnea , tosse , produzione di espettorato o esacerbazioni ) dovuti ad anomalie delle vie aeree ( bronchite , bronchiolite ) o degli alveoli ( enfisema ) che causano un’ostruzione persistente, spesso progressiva, del flusso d’aria . [ 10 ] I principali sintomi della BPCO includono mancanza di respiro e tosse , che può o meno produrre muco . [ 4 ] La BPCO peggiora progressivamente , con attività quotidiane come camminare o vestirsi che diventano difficili. [ 3 ] Sebbene la BPCO sia incurabile, è prevenibile e curabile. I due tipi più comuni di BPCO sono l’enfisema e la bronchite cronica e sono stati i due classici fenotipi di BPCO . Tuttavia, questo dogma di base è stato contestato poiché sono stati riconosciuti vari gradi di enfisema coesistente, bronchite cronica e malattie vascolari potenzialmente significative nei pazienti con BPCO, dando origine alla classificazione di altri fenotipi o sottotipi. [ 11 ]
Origine della scoperta della malattia:
Il termine “bronchite cronica” è entrato in uso nel 1808,[11] mentre si ritiene che la dizione di “broncopneumopatia cronica ostruttiva” sia stata introdotta a partire dal 1965.[12] In precedenza la condizione era conosciuta con diverse nomenclature, tra cui: “malattia cronica ostruttiva broncopolmonare”, “malattia respiratoria cronica ostruttiva”, “ostruzione cronica”, “limitazione cronica del flusso d’aria”, “malattia polmonare cronica ostruttiva”, “malattia polmonare cronica aspecifica” e “sindrome polmonare ostruttiva diffusa”.
Sintomi:
Il sintomo più frequente della BPCO è la tosse cronica, che può o meno essere produttiva di muco sotto forma di catarro . Il catarro espulso con la tosse sotto forma di espettorato può essere intermittente e può essere deglutito o sputato a seconda di fattori sociali o culturali e pertanto non è sempre facile da valutare. Tuttavia, una tosse produttiva concomitante si osserva solo nel 30% dei casi. A volte può svilupparsi un flusso d’aria limitato in assenza di tosse. [ 4 ] I sintomi sono solitamente peggiori al mattino. [ 27 ] Una tosse cronica produttiva è il risultato di un’ipersecrezione di muco e quando persiste per più di tre mesi ogni anno per almeno due anni, è definita bronchite cronica . [ 14 ] La bronchite cronica può verificarsi prima della diagnosi di flusso d’aria ristretto della BPCO. [ 9 ] Alcune persone con BPCO attribuiscono i sintomi alle conseguenze del fumo. Nella BPCO grave, la tosse vigorosa può portare a fratture delle costole o a una breve perdita di coscienza . [ 4 ]
Una riacutizzazione acuta è un improvviso peggioramento dei segni e dei sintomi che dura per diversi giorni. Il sintomo chiave è un aumento della dispnea, altri sintomi più pronunciati sono muco eccessivo, aumento della tosse e respiro sibilante. Un segno comunemente riscontrato è l’ intrappolamento dell’aria che dà difficoltà nell’espirazione completa . [ 28 ] La causa usuale di una riacutizzazione è un’infezione virale , il più delle volte il raffreddore comune . [ 14 ] Il raffreddore comune è solitamente associato ai mesi invernali ma può verificarsi in qualsiasi momento. [ 29 ] Altre infezioni respiratorie possono essere batteriche o in combinazione a volte secondarie a un’infezione virale. [ 30 ] L’infezione batterica più comune è causata da Haemophilus influenzae . [ 31 ] Altri rischi includono l’esposizione al fumo di tabacco (attivo e passivo ) e agli inquinanti ambientali , sia interni che esterni. [ 32 ] Durante la pandemia di COVID-19 , i ricoveri ospedalieri per riacutizzazioni della BPCO sono diminuiti drasticamente, il che può essere attribuibile alla riduzione delle emissioni e all’aria più pulita. [ 33 ] In questo periodo si è registrato anche un netto calo del numero di infezioni da raffreddore e influenza. [ 34 ]
Il fumo degli incendi boschivi si sta rivelando un rischio crescente in molte parti del mondo e le agenzie governative hanno pubblicato consigli di protezione sui loro siti web. Negli Stati Uniti l’ EPA consiglia che l’uso di maschere antipolvere non protegga dalle particelle fini negli incendi boschivi e consiglia invece l’uso di maschere antiparticolato ben aderenti . [ 35 ] Lo stesso consiglio viene offerto in Canada e Australia per gli effetti degli incendi boschivi. [ 36 ] [ 37 ]
Il numero di esacerbazioni non sembra essere correlato a nessuna fase della malattia; quelle con due o più esacerbazioni all’anno sono classificate come esacerbazioni frequenti e queste portano a un peggioramento della progressione della malattia. [ 28 ] La fragilità nell’invecchiamento aumenta le esacerbazioni e l’ospedalizzazione. [ 38 ]
Le riacutizzazioni acute della BPCO sono spesso inspiegabili e si pensa che abbiano molte cause diverse dalle infezioni. Uno studio ha sottolineato la possibilità che un’embolia polmonare sia talvolta responsabile in questi casi. I segni possono includere dolore toracico pleurico e insufficienza cardiaca senza segni di infezione. Tali emboli potrebbero rispondere agli anticoagulanti . [ 39 ]
Altre condizioni
La BPCO si verifica spesso insieme a una serie di altre condizioni ( comorbilità ) dovute in parte a fattori di rischio condivisi. Le comorbilità comuni includono malattie cardiovascolari , disfunzione muscolo scheletrica , sindrome metabolica , osteoporosi , depressione , ansia , asma e cancro ai polmoni . [ 40 ] Il deficit di alfa-1 antitripsina (A1AD) è un importante fattore di rischio per la BPCO. [ 41 ] Si consiglia che tutti coloro che soffrono di BPCO vengano sottoposti a screening per A1AD. [ 40 ] È stato osservato che la sindrome metabolica colpisce fino al cinquanta percento delle persone con BPCO e influisce significativamente sui risultati. [ 42 ] Quando è comorbida con la BPCO, c’è più infiammazione sistemica. [ 42 ] Non è noto se coesista con la BPCO o si sviluppi come conseguenza della patologia. La sindrome metabolica da sola ha un alto tasso di morbilità e mortalità e questo tasso è amplificato quando è comorbida con la BPCO. La tubercolosi è un fattore di rischio per lo sviluppo della BPCO, ed è anche una potenziale comorbilità. [ 14 ] La maggior parte delle persone con BPCO muore per comorbilità e non per problemi respiratori. [ 43 ]
Ansia e depressione sono spesso complicazioni della BPCO. [ 2 ] [ 1 ] Altre complicazioni includono una ridotta qualità della vita e un aumento della disabilità, cuore polmonare , frequenti infezioni toraciche tra cui polmonite , policitemia secondaria , insufficienza respiratoria , pneumotorace , cancro ai polmoni e cachessia (deperimento muscolare). [ 1 ] [ 2 ] [ 44 ]
Insieme a queste complicazioni, esiste un rischio associato di sviluppare ipertensione polmonare . La prevalenza stimata di ipertensione polmonare che complica la BPCO è stata riportata al 39% in una meta-analisi. [ 45 ] Delle persone con BPCO elencate per il trapianto di polmone, l’82% è stato documentato come affetto da ipertensione polmonare tramite cateterizzazione cardiaca destra, rilevando una pressione arteriosa polmonare media superiore a 20 mm Hg. [ 45 ] Nonostante l’ipertensione polmonare sia relativamente rara nelle persone con BPCO, lievi aumenti della pressione arteriosa polmonare possono portare a esiti peggiori, incluso il rischio di morte. [ 45 ]
Il deterioramento cognitivo è comune nei pazienti con BPCO, così come in altre patologie polmonari che influenzano il flusso d’aria. Il deterioramento cognitivo è associato al declino della capacità di affrontare le attività di base della vita quotidiana . [ 46 ]
Non è chiaro se i pazienti con BPCO siano a maggior rischio di contrarre il COVID-19 , sebbene se infetti siano a rischio di ospedalizzazione e di sviluppare una forma grave di COVID-19. Tuttavia, esistono studi di laboratorio e clinici che mostrano la possibilità che alcuni corticosteroidi inalatori per la BPCO svolgano un ruolo protettivo contro il COVID-19. [ 47 ] Distinguere i sintomi del COVID-19 da una riacutizzazione è difficile; lievi sintomi prodromici possono ritardarne il riconoscimento e, laddove includano la perdita del gusto o dell’olfatto, il COVID-19 deve essere sospettato. [ 33 ]
Definizione
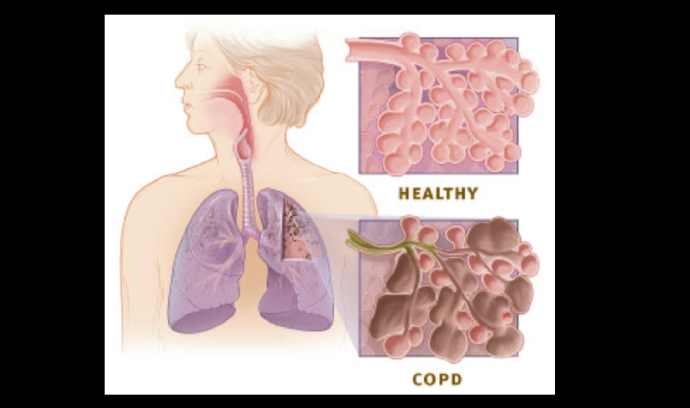
Molte definizioni di BPCO in passato includevano bronchite cronica ed enfisema , ma questi non sono mai stati inclusi nelle definizioni del rapporto GOLD . [ 9 ] L’enfisema è definito come spazi aerei dilatati ( alveoli ) le cui pareti si rompono causando danni permanenti al tessuto polmonare ed è solo una delle anomalie strutturali che possono limitare il flusso d’aria. La condizione può esistere senza limitazione del flusso d’aria, ma comunemente lo fa. [ 12 ] La bronchite cronica è definita come una tosse produttiva che è presente per almeno tre mesi ogni anno per due anni, ma non sempre provoca limitazione del flusso d’aria, sebbene il rischio di sviluppare BPCO sia elevato. [ 14 ] Queste vecchie definizioni raggruppavano i due tipi come tipo A e tipo B. Il tipo A erano tipi di enfisema noti come “gonfiatori rosa” a causa della loro carnagione rosa, frequenza respiratoria accelerata e labbra socchiuse. Il tipo B erano tipi bronchitici cronici indicati come ” gonfiatori blu” a causa dei bassi livelli di ossigeno che causano un colore bluastro alla pelle e alle labbra e caviglie gonfie. [ 48 ] Si è ipotizzato che queste differenze siano dovute alla presenza o meno di ventilazione collaterale , evidente nell’enfisema e assente nella bronchite cronica. [ 49 ] Questa terminologia non è più stata accettata come utile, poiché la maggior parte delle persone con BPCO presenta una combinazione di enfisema e malattia delle vie aeree. [ 48 ] Questi sono ora riconosciuti come i due principali fenotipi della BPCO: il fenotipo enfisematoso e il fenotipo bronchitico cronico. [ 11 ]
Sottotipi
Da allora è stato riconosciuto che la BPCO è più complessa, con un gruppo eterogeneo di disturbi con diversi fattori di rischio e decorsi clinici che hanno portato all’accettazione e alla proposta di numerosi sottotipi o fenotipi di BPCO. [ 50 ] [ 51 ] I due classici fenotipi enfisematoso e bronchitico cronico sono condizioni fondamentalmente diverse con meccanismi sottostanti unici. [ 11 ] Un altro sottotipo di BPCO, classificato da alcuni come un’entità clinica separata, è la sovrapposizione asma-BPCO , che è una condizione che condivide caratteristiche cliniche sia dell’asma che della BPCO. [ 52 ] [ 53 ] Le misure spirometriche sono inadeguate per definire i fenotipi e sono state impiegate principalmente radiografia del torace, TC e risonanza magnetica. La maggior parte dei casi di BPCO viene diagnosticata in una fase avanzata e l’uso di metodi di imaging consentirebbe una diagnosi e un trattamento più precoci. [ 11 ]
L’identificazione e il riconoscimento di diversi fenotipi possono guidare approcci terapeutici appropriati. Ad esempio, l’ inibitore della PDE4 roflumilast è mirato al fenotipo cronico-bronchitico. [ 54 ]
Due fenotipi infiammatori mostrano una stabilità fenotipica: il fenotipo infiammatorio neutrofilo e il fenotipo infiammatorio eosinofilo . [ 55 ] È stato dimostrato che il mepolizumab , un anticorpo monoclonale , ha effetti benefici nel trattamento del tipo infiammatorio eosinofilo rispetto all’uso di corticosteroidi orali, ma sono necessari ulteriori studi. [ 56 ]
Un altro fenotipo riconosciuto è quello dell’esacerbatore frequente. [ 57 ] L’esacerbatore frequente presenta due o più esacerbazioni all’anno, ha una prognosi sfavorevole ed è descritto come un fenotipo moderatamente stabile. [ 28 ]
È stato descritto un fenotipo di BPCO vascolare polmonare dovuto a disfunzione cardiovascolare. [ 58 ] Un fenotipo molecolare di disfunzione CFTR è condiviso con la fibrosi cistica . [ 15 ] È stato descritto un fenotipo combinato di bronchite cronica e bronchiectasie con una difficoltà notata nel determinare il trattamento migliore. [ 59 ]
L’unico genotipo è il sottotipo genetico della carenza di alfa-1 antitripsina (AATD) e questo ha un trattamento specifico. [ 60 ]
Cause della malattia:
La causa più comune dello sviluppo della BPCO è l’esposizione a particelle o gas nocivi, incluso il fumo di tabacco , che irritano i polmoni causando un’infiammazione che interagisce con una serie di fattori dell’ospite. Tale esposizione deve essere significativa o a lungo termine. [ 9 ] Il fattore di rischio maggiore per lo sviluppo della BPCO è il fumo di tabacco. [ 18 ] Tuttavia, meno del 50% dei fumatori accaniti sviluppa la BPCO, quindi devono essere considerati altri fattori, tra cui l’esposizione a inquinanti interni ed esterni, allergeni, esposizione professionale e fattori dell’ospite. [ 27 ] [ 14 ] Una delle cause note della BPCO è l’esposizione alla polvere da costruzione . I tre principali tipi di polvere da costruzione sono la polvere di silice , la polvere non di silice (ad esempio, polvere di gesso, cemento, calcare, marmo e dolomite) e la polvere di legno . [ 61 ] I fattori dell’ospite includono una suscettibilità genetica, fattori associati alla povertà , all’invecchiamento e all’inattività fisica. Anche l’asma e la tubercolosi sono riconosciuti come fattori di rischio, poiché la comorbilità della BPCO risulta essere 12 volte più elevata nei pazienti con asma dopo l’aggiustamento per la storia di fumo. [ 14 ] In Europa l’iperreattività delle vie aeree è considerata il secondo fattore di rischio più importante dopo il fumo. [ 14 ]
È stato descritto un fattore ospite di una variazione di ramificazione delle vie aeree , che si manifesta durante lo sviluppo . [ 62 ] L’ albero respiratorio è un filtro per le sostanze nocive e qualsiasi variante ha il potenziale di interromperlo. È stato scoperto che una variazione è associata allo sviluppo di bronchite cronica e un’altra allo sviluppo di enfisema. Una variante di ramificazione nelle vie aeree centrali è specificamente associata a una maggiore suscettibilità allo sviluppo successivo di BPCO. Un’associazione genetica per le varianti è stata talvolta trovata con FGF10 . [ 62 ] [ 63 ]
L’abuso di alcol può portare a malattie polmonari alcoliche ed è considerato un fattore di rischio indipendente per la BPCO. [ 64 ] La clearance mucociliare è interrotta dall’esposizione cronica all’alcol; l’attività dei macrofagi diminuisce e viene promossa una risposta infiammatoria. [ 65 ] [ 66 ] Il danno porta a una suscettibilità alle infezioni, incluso il COVID-19 , [ 67 ] soprattutto se combinato con il fumo; il fumo induce la regolazione positiva dell’espressione di ACE2 , un recettore per il virus SARS-CoV-2 . [ 64 ]
Fumo:
Il principale fattore di rischio per la BPCO a livello globale è il fumo di tabacco , con un tasso aumentato di sviluppo della BPCO nei fumatori e negli ex fumatori. [ 9 ] [ 18 ] Tra coloro che fumano, circa il 20% svilupperà la BPCO, [ 68 ] che aumenta a meno del 50% nei fumatori accaniti. [ 9 ] Negli Stati Uniti e nel Regno Unito, tra coloro che soffrono di BPCO, l’80-95% sono fumatori attuali o ex fumatori. [ 68 ] [ 69 ] [ 70 ] Diversi studi indicano che le donne sono più suscettibili degli uomini agli effetti nocivi del fumo di tabacco. [ 71 ] Per la stessa quantità di fumo di sigaretta, le donne hanno un rischio maggiore di BPCO rispetto agli uomini. [ 72 ] Le donne che fumano durante la gravidanza e durante la prima infanzia rappresentano un fattore di rischio per il successivo sviluppo della BPCO nel loro bambino. [ 73 ]
Il fumo inalato innesca il rilascio di proteasi eccessive nei polmoni, che poi degradano l’elastina , il componente principale degli alveoli. [ 18 ] Il fumo compromette anche l’azione delle ciglia , inibendo la clearance mucociliare che libera i bronchi dal muco, dai detriti cellulari e dai fluidi indesiderati. [ 18 ]
Anche altri tipi di fumo di tabacco, come quello del sigaro, della pipa , del narghilè e del narghilè , comportano un rischio. [ 14 ] Il fumo del narghilè o del narghilè sembra essere dannoso quanto o addirittura più dannoso del fumo di sigaretta. [ 74 ]
La marijuana è la seconda sostanza più comunemente fumata, ma le prove che collegano il suo uso alla BPCO sono molto limitate. Prove limitate mostrano che la marijuana non accelera il declino della funzione polmonare. [ 75 ] Un basso uso di marijuana dà un effetto broncodilatatore piuttosto che l’effetto broncocostrittore dell’uso di tabacco, ma è spesso fumata in combinazione con il tabacco o da sola dai fumatori di tabacco. Un uso più elevato, tuttavia, ha mostrato un declino del FEV1 . [ 76 ] Ci sono prove che causi alcuni problemi respiratori e il suo uso in combinazione può avere un effetto tossico cumulativo suggerendo che sia un fattore di rischio per pneumotorace spontaneo, enfisema bolloso , BPCO e cancro ai polmoni. [ 75 ] [ 77 ] Una differenza notata tra l’uso di marijuana e tabacco era che i problemi respiratori si risolvevano con l’interruzione dell’uso a differenza del continuo declino con la cessazione del fumo di tabacco. [ 75 ] I sintomi respiratori segnalati con l’uso di marijuana includevano tosse cronica, aumento della produzione di espettorato e respiro sibilante ma non mancanza di respiro. Inoltre, questi sintomi venivano in genere segnalati dieci anni prima che colpissero i fumatori di tabacco. [ 75 ] Un altro studio ha rilevato che i fumatori cronici di marijuana, anche con l’uso aggiuntivo di tabacco, sviluppavano problemi respiratori simili, ma non sembravano sviluppare limitazione del flusso d’aria e BPCO. [ 78 ]
Il ruolo dell’inquinamento:

L’esposizione al particolato può portare allo sviluppo della BPCO o alle sue esacerbazioni. Le persone con BPCO sono più suscettibili agli effetti nocivi dell’esposizione al particolato che può causare esacerbazioni acute causate da infezioni. [ 42 ] Il carbonio nero , noto anche come fuliggine , è un inquinante atmosferico associato a un aumentato rischio di ospedalizzazione a causa delle esacerbazioni causate. L’esposizione a lungo termine è indicata come un aumento del tasso di mortalità nella BPCO. [ 42 ] Studi hanno dimostrato che le persone che vivono nelle grandi città hanno un tasso più elevato di BPCO rispetto alle persone che vivono nelle aree rurali. [ 80 ] Le aree con scarsa qualità dell’aria esterna, inclusa quella dei gas di scarico , hanno generalmente tassi più elevati di BPCO. [ 81 ] L’inquinamento atmosferico urbano influisce significativamente sullo sviluppo del polmone e sulla sua maturazione e contribuisce a un potenziale fattore di rischio per il successivo sviluppo della BPCO. Si ritiene che l’effetto complessivo in relazione al fumo sia piccolo. [ 14 ]
I fuochi scarsamente ventilati utilizzati per cucinare e riscaldare, sono spesso alimentati da carbone o biomassa come legna e letame secco , che portano all’inquinamento dell’aria interna e sono una delle cause più comuni di BPCO nei paesi in via di sviluppo . Le donne sono maggiormente colpite in quanto hanno una maggiore esposizione. [ 14 ] Questi combustibili sono utilizzati come principale fonte di energia nell’80% delle case in India , Cina e Africa subsahariana . [ 81 ]
Esposizione occupazionale:
L’esposizione intensa e prolungata a polveri , sostanze chimiche e fumi sul posto di lavoro aumenta il rischio di BPCO nei fumatori, nei non fumatori e nei non fumatori. Le sostanze implicate nell’esposizione professionale ed elencate nel Regno Unito includono polveri organiche e inorganiche come cadmio , silice , polvere di cereali e farina e fumi di cadmio e saldatura che promuovono sintomi respiratori. [ 19 ] [ 14 ] Si ritiene che l’esposizione sul posto di lavoro sia la causa nel 10-20% dei casi e negli Stati Uniti, si ritiene che sia correlata a circa il 30% dei casi tra i non fumatori e probabilmente rappresenta un rischio maggiore nei paesi senza normative sufficienti. [ 14 ] [ 82 ] Gli effetti negativi dell’esposizione alla polvere e dell’esposizione al fumo di sigaretta sembrano essere cumulativi. [ 83 ]
Genetica:
La genetica gioca un ruolo nello sviluppo della BPCO. È più comune tra i parenti di persone con BPCO che fumano rispetto ai fumatori non imparentati. [ 14 ] Il fattore di rischio genetico più noto è il deficit di alfa-1 antitripsina (AATD) e questo è l’unico genotipo (sottotipo genetico) con un trattamento specifico. [ 60 ] Questo rischio è particolarmente elevato se una persona con deficit di alfa-1 antitripsina (AAT) fuma anche. [ 84 ] È responsabile di circa l’1-5% dei casi [ 84 ] [ 85 ] e la condizione è presente in circa tre o quattro persone su 10.000. [ 86 ]
Le mutazioni nel gene MMP1 che codifica per la collagenasi interstiziale sono associate alla BPCO. [ 87 ]
Lo studio COPDGene è uno studio longitudinale in corso sull’epidemiologia della BPCO, che identifica i fenotipi e ne analizza la probabile associazione con geni suscettibili. Analisi del genoma in collaborazione con l’ International COPD Genetics Consortium hanno identificato oltre 80 regioni del genoma associate alla BPCO e sono stati richiesti ulteriori studi su queste regioni. Il sequenziamento dell’intero genoma è in corso (2019) in collaborazione con il National Heart, Lung and Blood Institute (NHLBI) per identificare determinanti genetici rari. [ 88 ]
Fisiopatologia:

La BPCO è una malattia polmonare progressiva in cui esiste un flusso d’aria scarso (limitazione del flusso d’aria) cronico e incompletamente reversibile e l’incapacità di espirare completamente ( intrappolamento dell’aria ). [ 89 ] Il flusso d’aria scarso è il risultato di una malattia delle piccole vie aeree e dell’enfisema (la rottura del tessuto polmonare ). [ 90 ] I contributi relativi di questi due fattori variano da persona a persona. [ 9 ] L’intrappolamento dell’aria precede l’iperinflazione polmonare. [ 91 ]
La BPCO si sviluppa come una risposta infiammatoria significativa e cronica agli irritanti inalati che alla fine porta al rimodellamento bronchiale e alveolare nel polmone noto come malattia delle piccole vie aeree . [ 92 ] [ 93 ] [ 94 ] Pertanto, il rimodellamento delle vie aeree con restringimento delle vie aeree periferiche e l’enfisema sono responsabili dell’alterazione della funzione polmonare. [ 55 ] La clearance mucociliare è particolarmente alterata con una disregolazione delle ciglia e della produzione di muco . [ 95 ] La malattia delle piccole vie aeree, a volte chiamata bronchiolite cronica , sembra essere il precursore dello sviluppo dell’enfisema. [ 96 ] Le cellule infiammatorie coinvolte includono neutrofili e macrofagi , due tipi di globuli bianchi. I fumatori hanno inoltre un coinvolgimento delle cellule T citotossiche e alcune persone con BPCO hanno un coinvolgimento degli eosinofili simile a quello dell’asma. Parte di questa risposta cellulare è causata da mediatori infiammatori come i fattori chemiotattici . Altri processi coinvolti nel danno polmonare includono lo stress ossidativo prodotto da alte concentrazioni di radicali liberi nel fumo di tabacco e rilasciati dalle cellule infiammatorie e la rottura del tessuto connettivo dei polmoni da parte delle proteasi (in particolare l’elastasi ) che non sono sufficientemente inibite dagli inibitori della proteasi . La distruzione del tessuto connettivo dei polmoni porta all’enfisema, che a sua volta contribuisce al cattivo flusso d’aria e, infine, al cattivo assorbimento e rilascio dei gas respiratori. L’atrofia muscolare generale che spesso si verifica nella BPCO può essere in parte dovuta ai mediatori infiammatori rilasciati dai polmoni nel sangue. [ 14 ]

Il restringimento delle vie aeree si verifica a causa dell’infiammazione e della successiva cicatrizzazione al loro interno. Ciò contribuisce all’incapacità di espirare completamente. La maggiore riduzione del flusso d’aria si verifica durante l’espirazione, poiché la pressione nel torace comprime le vie aeree in questo momento. [ 97 ] Ciò può comportare che più aria dal respiro precedente rimanga nei polmoni quando viene iniziato il respiro successivo, con conseguente aumento del volume totale di aria nei polmoni in un dato momento, un processo chiamato intrappolamento dell’aria che è seguito da vicino dall’iperinflazione . [ 97 ] [ 98 ] [ 91 ] L’iperinflazione da esercizio è collegata alla mancanza di respiro nella BPCO, poiché l’inspirazione è meno confortevole quando i polmoni sono già parzialmente pieni. [ 99 ] L’iperinflazione può anche peggiorare durante una riacutizzazione. [ 100 ] Potrebbe anche esserci un grado di iperreattività delle vie aeree agli irritanti simile a quelli riscontrati nell’asma. [ 86 ]
Bassi livelli di ossigeno e, infine, alti livelli di anidride carbonica nel sangue , possono verificarsi a causa di uno scarso scambio di gas dovuto alla ridotta ventilazione dovuta all’ostruzione delle vie aeree, all’iperinflazione e a un ridotto desiderio di respirare. [ 14 ] Durante le esacerbazioni, aumenta anche l’infiammazione delle vie aeree, con conseguente aumento dell’iperinflazione, riduzione del flusso d’aria espiratorio e peggioramento del trasferimento di gas. Ciò può portare a bassi livelli di ossigeno nel sangue che, se presenti per un periodo prolungato, possono provocare il restringimento delle arterie nei polmoni, mentre l’enfisema porta alla rottura dei capillari nei polmoni. Entrambe queste condizioni possono provocare una cardiopatia polmonare , nota anche come cuore polmonare . [ 44 ]
Diagnosi:

La diagnosi di BPCO dovrebbe essere presa in considerazione in chiunque abbia più di 35-40 anni e presenti mancanza di respiro , tosse cronica, produzione di espettorato o frequenti raffreddori invernali e una storia di esposizione a fattori di rischio per la malattia. La spirometria viene quindi utilizzata per confermare la diagnosi. [ 4 ] [ 101 ]
Spirometria:
La spirometria misura la quantità di ostruzione del flusso aereo presente e viene generalmente eseguita dopo l’uso di un broncodilatatore , un farmaco per aprire le vie aeree. [ 102 ] Per fare la diagnosi vengono misurati due componenti principali, il volume espiratorio forzato in un secondo (FEV1), che è il volume d’aria massimo che può essere espirato nel primo secondo di un respiro e la capacità vitale forzata (FVC), che è il volume d’aria massimo che può essere espirato in un singolo respiro ampio. [ 103 ] Normalmente, il 75-80% della FVC esce nel primo secondo [ 103 ] e un rapporto FEV1/FVC inferiore al 70% in qualcuno con sintomi di BPCO definisce una persona come affetta dalla malattia. [ 102 ] Sulla base di queste misurazioni, la spirometria porterebbe a una sovradiagnosi della BPCO negli anziani. [ 102 ] I criteri del National Institute for Health and Care Excellence richiedono inoltre un FEV1 inferiore all’80% del previsto. [ 104 ] Le persone con BPCO mostrano anche una diminuzione della capacità di diffusione del polmone per il monossido di carbonio a causa della ridotta superficie degli alveoli, nonché danni al letto capillare. [ 105 ] Il test del picco di flusso espiratorio (la velocità massima di espirazione), comunemente utilizzato nella diagnosi di asma, non è sufficiente per la diagnosi di BPCO. [ 104 ]
Lo screening mediante spirometria nei soggetti asintomatici ha effetti incerti e generalmente non è raccomandato; tuttavia, è raccomandato per i soggetti asintomatici ma con un fattore di rischio noto. [ 40 ]
Valutazione
| Grado | Attività interessata |
|---|---|
| 1 | Solo attività faticose |
| 2 | Camminata vigorosa |
| 3 | Con la camminata normale |
| 4 | Dopo pochi minuti di cammino |
| 5 | Con cambio di vestiti |
| Gravità | FEV1% previsto |
|---|---|
| Lieve (ORO 1) | ≥80 |
| Moderato (ORO 2) | 50–79 |
| Grave (ORO 3) | 30–49 |
| Molto grave (ORO 4) | <30 |
Diversi metodi possono essere utilizzati per valutare gli effetti e la gravità della BPCO. [ 101 ] [ 40 ] La scala MRC per la dispnea o il test di valutazione della BPCO (CAT) sono semplici questionari che possono essere utilizzati. [ 106 ] [ 101 ] GOLD si riferisce a una scala MRC modificata che, se utilizzata, deve includere altri test poiché è semplicemente un test per la dispnea sperimentata. [ 40 ] [ 107 ] I punteggi su CAT vanno da 0 a 40, con un punteggio più alto, più grave è la malattia. [ 108 ] La spirometria può aiutare a determinare la gravità della limitazione del flusso aereo. [ 4 ] Questo si basa in genere sul FEV1 espresso come percentuale del “normale” previsto per età, sesso, altezza e peso della persona. [ 4 ] Le linee guida pubblicate nel 2011 dalle società mediche americane ed europee raccomandano di basare in parte le raccomandazioni sul trattamento sul FEV1. [ 102 ] Le linee guida GOLD raggruppano le persone in quattro categorie in base alla valutazione dei sintomi, al grado di limitazione del flusso aereo e alla storia delle esacerbazioni. [ 107 ] Perdita di peso, perdita muscolare e affaticamento si osservano nei casi gravi e molto gravi. [ 40 ]
L’uso di questionari di screening, come il questionario diagnostico sulla BPCO (CDQ), da soli o in combinazione con misuratori di flusso portatili, è appropriato per lo screening della BPCO nelle cure primarie. [ 109 ]
Altri test
Una radiografia del torace non è utile per stabilire una diagnosi di BPCO, ma è utile per escludere altre condizioni o includere comorbilità come la fibrosi polmonare e la bronchiectasia . I segni caratteristici della BPCO alla radiografia includono iperinflazione (mostrata da un diaframma appiattito e un aumento dello spazio aereo retrosternale) e ipertrasparenza polmonare. [ 5 ] Può anche essere mostrata una trachea a guaina di sciabola , indicativa di BPCO. [ 110 ]
La TC non viene utilizzata di routine, tranne che per l’esclusione della bronchiectasia. [ 5 ] La misurazione della saturazione periferica dell’ossigeno mediante pulsossimetria è raccomandata nelle persone con segni clinici di insufficienza respiratoria o insufficienza cardiaca destra. [ 5 ] Un’analisi del sangue arterioso è raccomandata nei soggetti con una saturazione periferica dell’ossigeno pari o inferiore al 92% per determinare il livello effettivo di ossigeno nel sangue e valutare la presenza di alti livelli di anidride carbonica nel sangue, che possono avere implicazioni terapeutiche come la necessità di ventilazione non invasiva o integrazione di ossigeno. [ 10 ] L’OMS raccomanda che tutti coloro a cui è stata diagnosticata la BPCO vengano sottoposti a screening per la carenza di alfa-1 antitripsina . [ 40 ]
-
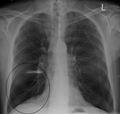
Radiografia del torace che dimostra una grave BPCO, evidenziando piccole dimensioni del cuore rispetto ai polmoni
-
Radiografia laterale del torace di una persona con enfisema, che mostra torace a botte e diaframma piatto
-
Bolla polmonare come si vede dalla radiografia del torace in una persona con BPCO grave
-
Un caso grave di enfisema bolloso
-
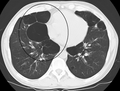
Immagine TC assiale del polmone di una persona con enfisema bolloso allo stadio terminale
-
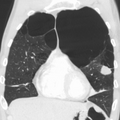
Enfisema molto grave con tumore al polmone sinistro (TC)
Diagnosi differenziale
La BPCO potrebbe dover essere differenziata da altre condizioni come l’ insufficienza cardiaca congestizia , l’asma , la bronchiectasia , la tubercolosi , la bronchiolite obliterante e la panbronchiolite diffusa . [ 5 ] La distinzione tra asma e BPCO viene fatta sulla base dei sintomi, della storia del fumo e se la limitazione del flusso aereo è reversibile con broncodilatatori alla spirometria. [ 111 ] La bronchite cronica con flusso aereo normale non è classificata come BPCO. [ 86 ]
Prevenzione
La maggior parte dei casi di BPCO sono potenzialmente prevenibili riducendo l’esposizione al fumo di tabacco e ad altri inquinanti interni ed esterni. [ 21 ]
Smettere di fumare
Le politiche dei governi, delle agenzie di sanità pubblica e delle organizzazioni antifumo possono ridurre i tassi di fumo scoraggiando le persone dall’iniziare a fumare e incoraggiandole a smettere. [ 112 ] I divieti di fumo nelle aree pubbliche e nei luoghi di lavoro sono misure importanti per ridurre l’esposizione al fumo passivo e, sebbene molti luoghi abbiano istituito divieti, se ne raccomandano altri. [ 81 ]
Nei fumatori, smettere di fumare è l’unica misura che ha dimostrato di rallentare il peggioramento della BPCO. [ 113 ] [ 114 ] Anche in una fase avanzata della malattia, può ridurre il tasso di peggioramento della funzione polmonare e ritardare l’insorgenza di disabilità e morte. [ 115 ] Spesso, sono necessari diversi tentativi prima di raggiungere l’astinenza a lungo termine. [ 112 ] I tentativi superiori a 5 anni portano al successo in quasi il 40% delle persone. [ 116 ]
Alcuni fumatori possono raggiungere la cessazione a lungo termine del fumo attraverso la sola forza di volontà. Il fumo, tuttavia, crea una forte dipendenza e molti fumatori necessitano di ulteriore supporto. [ 117 ] La possibilità di smettere aumenta con il supporto sociale, l’impegno in un programma di cessazione del fumo e l’uso di farmaci come la terapia sostitutiva della nicotina , il bupropione o la vareniclina . [ 112 ] [ 114 ] [ 116 ] Combinare i farmaci per la cessazione del fumo con la terapia comportamentale ha più del doppio delle probabilità di essere efficace nell’aiutare le persone con BPCO a smettere di fumare, rispetto alla sola terapia comportamentale. [ 118 ]
Salute sul lavoro
Sono state adottate diverse misure per ridurre la probabilità che i lavoratori di settori a rischio, come l’estrazione del carbone, l’edilizia e la lavorazione della pietra, sviluppino la BPCO. [ 81 ] Esempi di queste misure includono la creazione di politiche pubbliche, [ 81 ] l’educazione dei lavoratori e della dirigenza sui rischi, la promozione della cessazione del fumo, il controllo dei lavoratori per i primi segni di BPCO, l’uso di respiratori e il controllo della polvere. [ 119 ] [ 120 ] Un efficace controllo della polvere può essere ottenuto migliorando la ventilazione, utilizzando spruzzi d’acqua e utilizzando tecniche di estrazione mineraria che riducono al minimo la generazione di polvere. [ 121 ] Se un lavoratore sviluppa la BPCO, ulteriori danni polmonari possono essere ridotti evitando l’esposizione continua alla polvere, ad esempio cambiando il proprio ruolo lavorativo. [ 122 ]
Controllo dell’inquinamento
È possibile migliorare la qualità dell’aria sia interna che esterna, il che può prevenire la BPCO o rallentare il peggioramento della malattia esistente. [ 81 ] Questo può essere ottenuto attraverso sforzi di politica pubblica, cambiamenti culturali e coinvolgimento personale. [ 21 ] Molti paesi sviluppati hanno migliorato con successo la qualità dell’aria esterna attraverso normative che hanno portato a miglioramenti nella funzione polmonare delle loro popolazioni. [ 81 ] Si consiglia inoltre agli individui di evitare gli irritanti dell’inquinamento interno ed esterno. [ 21 ]
Nei paesi in via di sviluppo, uno sforzo fondamentale è quello di ridurre l’esposizione al fumo derivante dai combustibili per cucinare e riscaldare, migliorando la ventilazione delle abitazioni e migliorando le stufe e i camini. [ 21 ] Stufe adeguate possono migliorare la qualità dell’aria interna dell’85%. Anche l’utilizzo di fonti energetiche alternative, come la cottura solare e il riscaldamento elettrico, è efficace. L’utilizzo di combustibili come il cherosene o il carbone potrebbe produrre meno particolato domestico rispetto alla biomassa tradizionale, come il legno o il letame, ma non è chiaro se ciò sia migliore dal punto di vista della salute. [ 81 ]
Gestione
La BPCO attualmente non ha cura, [ 123 ] ma i sintomi sono trattabili e la sua progressione può essere ritardata, in particolare smettendo di fumare . [ 1 ] [ 6 ] Gli obiettivi principali della gestione sono ridurre l’esposizione ai fattori di rischio, inclusa l’offerta di trattamenti non farmacologici come l’aiuto per smettere di fumare. Smettere di fumare può ridurre il tasso di declino della funzionalità polmonare e anche ridurre la mortalità per malattie legate al fumo come il cancro ai polmoni e le malattie cardiovascolari. [ 1 ] Altre raccomandazioni includono la vaccinazione pneumococcica e la vaccinazione antinfluenzale annuale per aiutare a ridurre il rischio di esacerbazioni; a partire dal 2024 CDC e GOLD raccomandano anche il vaccino RSV per gli individui di età superiore ai 60 anni. [ 124 ] [ 10 ] dare consigli su un’alimentazione sana e incoraggiare l’esercizio fisico. Si consiglia anche una guida per gestire la dispnea e lo stress. [ 6 ]
Anche altre malattie vengono gestite. Viene elaborato un piano d’azione che deve essere rivisto. [ 21 ] Fornire alle persone un piano d’azione personalizzato, una sessione educativa e supporto per l’uso del loro piano d’azione in caso di riacutizzazione, riduce il numero di visite ospedaliere e incoraggia il trattamento precoce delle riacutizzazioni. [ 125 ] Quando gli interventi di autogestione, come l’assunzione di corticosteroidi e l’uso di ossigeno supplementare, vengono combinati con i piani d’azione, la qualità della vita correlata alla salute migliora rispetto alle cure abituali. [ 126 ] Nei pazienti con BPCO che sono malnutriti , l’integrazione con vitamina C , vitamina E , zinco e selenio può migliorare il peso, la forza dei muscoli respiratori e la qualità della vita correlata alla salute. [ 22 ] Una carenza significativa di vitamina D è comune nei pazienti con BPCO e può causare un aumento delle riacutizzazioni. L’integrazione quando carente può dare una riduzione del 50% del numero di riacutizzazioni. [ 28 ] [ 127 ]
Diversi trattamenti medici vengono utilizzati per la gestione della BPCO stabile e delle riacutizzazioni, tra cui broncodilatatori , corticosteroidi e antibiotici .
Nei pazienti con una grave esacerbazione, gli antibiotici migliorano i risultati. [ 128 ] Possono essere utilizzati diversi antibiotici, tra cui amoxicillina , doxiciclina e azitromicina ; non è chiaro se uno sia migliore degli altri. [ 129 ] Non vi è alcuna chiara evidenza di risultati migliori per i pazienti con casi meno gravi. [ 128 ] La FDA sconsiglia l’uso di fluorochinoloni quando sono disponibili altre opzioni a causa di rischi più elevati di gravi effetti collaterali. [ 130 ] Nel trattamento dell’insufficienza respiratoria ipercapnica acuta (livelli acutamente elevati di anidride carbonica), la pressione positiva delle vie aeree a due livelli (BPAP) può ridurre la mortalità e la necessità di terapia intensiva . [ 131 ]
Nei pazienti con malattia in fase terminale , le cure palliative si concentrano sull’alleviamento dei sintomi. [ 132 ] La morfina può migliorare la tolleranza all’esercizio. [ 22 ] La ventilazione non invasiva può essere utilizzata per supportare la respirazione e anche ridurre la mancanza di respiro durante il giorno. [ 133 ] [ 22 ]
Broncodilatatori
[ modificare ]
I broncodilatatori inalatori a breve durata d’azione sono i principali farmaci utilizzati al bisogno ; il loro uso regolare non è raccomandato. [ 6 ] I due tipi principali sono gli agonisti beta2-adrenergici e gli anticolinergici ; sia in forma a lunga che a breve durata d’azione. Gli agonisti beta2-adrenergici prendono di mira i recettori nelle cellule muscolari lisce nei bronchioli , inducendoli a rilassarsi e consentendo un flusso d’aria migliore. Riducono la mancanza di respiro, tendono a ridurre l’iperinflazione dinamica e migliorano la tolleranza all’esercizio. [ 6 ] [ 134 ] I broncodilatatori a breve durata d’azione hanno un effetto per quattro ore e per la terapia di mantenimento vengono utilizzati broncodilatatori a lunga durata d’azione con un effetto di oltre dodici ore. In periodi di sintomi più gravi, un agente a breve durata d’azione può essere utilizzato in combinazione. [ 6 ] Un corticosteroide inalatorio utilizzato con un agonista beta-2 a lunga durata d’azione è più efficace di entrambi da soli. [ 135 ]
Quale tipo di agente a lunga durata d’azione, antagonista muscarinico a lunga durata d’azione (LAMA) come il tiotropio o agonista beta a lunga durata d’azione (LABA), sia migliore non è chiaro e potrebbe essere consigliabile provarli tutti e continuare con quello che funziona meglio. [ 136 ] Entrambi i tipi di agente sembrano ridurre il rischio di esacerbazioni acute del 15-25%. [ 131 ] La combinazione di LABA/LAMA può ridurre le esacerbazioni della BPCO e migliorare la qualità della vita rispetto ai soli broncodilatatori a lunga durata d’azione. [ 137 ] Le linee guida NICE del 2018 raccomandano l’uso di broncodilatatori a lunga durata d’azione doppi con modelli economici che suggeriscono che questo approccio è preferibile all’inizio di un broncodilatatore a lunga durata d’azione e all’aggiunta di un altro in seguito. [ 138 ]
Sono disponibili diversi agonisti β 2 a breve durata d’azione , tra cui il salbutamolo (albuterolo) e la terbutalina . [ 6 ] Forniscono sollievo dai sintomi per quattro-sei ore. [ 6 ] Un agonista beta a lunga durata d’azione (LABA) come il salmeterolo , il formoterolo e l’indacaterolo sono spesso utilizzati come terapia di mantenimento, con una durata d’azione da 12 a 24 ore. [ 6 ] Alcuni ritengono che le prove dei benefici siano limitate, [ 139 ] mentre altri considerano le prove dei benefici come consolidate. [ 140 ] [ 141 ] [ 142 ] L’uso a lungo termine dei LABA sembra sicuro nella BPCO, [ 143 ] con effetti avversi che includono tremori e palpitazioni cardiache . [ 131 ] Quando usati con steroidi inalatori aumentano il rischio di polmonite. [ 131 ] Mentre gli steroidi e i LABA possono funzionare meglio insieme, [ 139 ] non è chiaro se questo leggero beneficio superi i rischi aumentati. [ 144 ] Ci sono alcune prove che il trattamento combinato di LABA con antagonisti muscarinici a lunga durata d’azione (LAMA), un anticolinergico, e LABA + ICS (corticosteroide inalatorio) può essere simile nei benefici in termini di minor numero di esacerbazioni e misure di qualità della vita per la BPCO da moderata a grave, ma LAMA + LABA offre migliori miglioramenti nel volume espiratorio forzato ( FEV1% ) e un minor rischio di polmonite. [ 145 ] Tutti e tre insieme, LABA, LAMA e ICS, hanno alcune prove di benefici. [ 146 ] L’indacaterolo richiede una dose inalata una volta al giorno ed è efficace quanto gli altri farmaci agonisti β 2 a lunga durata d’azione che richiedono un dosaggio due volte al giorno per le persone con BPCO stabile. [ 142 ]
I due principali anticolinergici utilizzati nella BPCO sono l’ipratropio e il tiotropio . L’ipratropio è un antagonista muscarinico a breve durata d’azione (SAMA), mentre il tiotropio è un antagonista muscarinico a lunga durata d’azione (LAMA). Il tiotropio è associato a una diminuzione delle esacerbazioni e a un miglioramento della qualità della vita, [ 147 ] e il tiotropio fornisce tali benefici meglio dell’ipratropio. [ 148 ] Il tiotropio non sembra influenzare la mortalità o il tasso di ospedalizzazione complessivo. [ 147 ] Gli anticolinergici possono causare secchezza delle fauci e sintomi del tratto urinario. [ 131 ] Sono anche associati a un aumento del rischio di malattie cardiache e ictus . [ 149 ] L’aclidinio , un altro agente a lunga durata d’azione, riduce i ricoveri ospedalieri associati alla BPCO e migliora la qualità della vita. [ 150 ] [ 151 ] [ 152 ] Il bromuro di umeclidinio LAMA è un’altra alternativa anticolinergica. [ 153 ] Rispetto al tiotropio, i LAMA aclidinio, glicopirronio e umeclidinio sembrano avere un livello di efficacia simile; tutti e quattro sono più efficaci del placebo . [ 154 ] Sono necessarie ulteriori ricerche che confrontino l’aclidinio con il tiotropio. [ 152 ]
Corticosteroidi
[ modificare ]
I corticosteroidi inalatori sono antinfiammatori raccomandati da GOLD come trattamento di mantenimento di prima linea nei casi di BPCO con ripetute riacutizzazioni. [ 155 ] [ 156 ] Il loro uso regolare aumenta il rischio di polmonite nei casi gravi. [ 28 ] Studi hanno dimostrato che il rischio di polmonite è associato a tutti i tipi di corticosteroidi; è correlato alla gravità della malattia ed è stata notata una relazione dose-risposta. [ 155 ] I glucocorticoidi orali possono essere efficaci nel trattamento di una riacutizzazione acuta. [ 135 ] Sembrano avere meno effetti collaterali rispetto a quelli somministrati per via endovenosa. [ 157 ] Cinque giorni di steroidi funzionano bene quanto dieci o quattordici giorni. [ 158 ]
L’uso di corticosteroidi è associato a una diminuzione del numero di follicoli linfoidi (nel tessuto linfoide bronchiale ). [ 96 ] Una tripla terapia inalatoria di LABA/LAMA/ICS migliora la funzione polmonare, riduce i sintomi e le esacerbazioni e si dimostra più efficace delle terapie mono o doppie. [ 159 ] [ 135 ] Le linee guida NICE raccomandano l’uso di ICS nelle persone con caratteristiche asmatiche o caratteristiche che suggeriscono una risposta agli steroidi. [ 138 ]
inibitori della PDE4
[ modificare ]
Gli inibitori della fosfodiesterasi-4 (inibitori della PDE4) sono antinfiammatori che migliorano la funzionalità polmonare e riducono le riacutizzazioni nelle malattie da moderate a gravi. Il roflumilast è un inibitore della PDE4 utilizzato per via orale una volta al giorno per ridurre l’infiammazione; non ha effetti broncodilatatori diretti. Viene utilizzato essenzialmente nel trattamento dei pazienti con bronchite cronica in associazione ai corticosteroidi sistemici. [ 56 ] Gli effetti avversi segnalati del roflumilast si manifestano precocemente nel trattamento, si attenuano con il proseguimento del trattamento e sono reversibili. Uno degli effetti è una drastica perdita di peso e il suo utilizzo deve essere evitato nelle persone sottopeso. Si consiglia inoltre di usarlo con cautela nei pazienti affetti da depressione. [ 56 ]
Altri farmaci
[ modificare ]
L’uso preventivo a lungo termine di antibiotici , in particolare quelli della classe dei macrolidi come l’eritromicina , riduce la frequenza delle esacerbazioni in coloro che ne hanno due o più all’anno. [ 160 ] [ 161 ] Questa pratica può essere conveniente in alcune aree del mondo. [ 162 ] Le preoccupazioni includono il potenziale di resistenza agli antibiotici e gli effetti collaterali tra cui la perdita dell’udito , l’acufene e i cambiamenti del ritmo cardiaco noti come sindrome del QT lungo . [ 161 ]
Le metilxantine come la teofillina sono ampiamente utilizzate. Si è visto che la teofillina ha un lieve effetto broncodilatatore nella BPCO stabile. Si è visto che la funzione dei muscoli inspiratori è migliorata, ma l’effetto causale non è chiaro. Si è visto che la teofillina migliora la dispnea quando usata come aggiunta al salmeterolo . Tutti i casi di miglioramento sono stati segnalati utilizzando preparazioni a rilascio prolungato. [ 6 ] Le metilxantine non sono raccomandate per l’uso nelle riacutizzazioni a causa degli effetti avversi. [ 28 ]
I mucolitici possono aiutare a ridurre le esacerbazioni in alcune persone con bronchite cronica; ciò è evidente dal minor numero di ricoveri ospedalieri e dal minor numero di giorni di disabilità in un mese. [ 163 ] L’erdosteina è raccomandata dal NICE. [ 164 ] GOLD supporta anche l’uso di alcuni mucolitici che sono sconsigliati quando si utilizzano corticosteroidi inalatori e individua l’erdosteina come avente buoni effetti indipendentemente dall’uso di corticosteroidi. L’erdosteina ha anche proprietà antiossidanti, ma non ci sono prove sufficienti a supporto dell’uso generale di antiossidanti. [ 56 ] È stato dimostrato che l’erdosteina riduce significativamente il rischio di esacerbazioni, ne riduce la durata e la degenza ospedaliera. [ 165 ]
I farmaci per la tosse non sono raccomandati. [ 166 ] I beta-bloccanti non sono controindicati per i pazienti con BPCO e dovrebbero essere utilizzati solo in presenza di una concomitante malattia cardiovascolare. [ 56 ]
Studi recenti dimostrano che la metformina svolge un ruolo nella riduzione dell’infiammazione sistemica riducendo i livelli di biomarcatori che aumentano durante le riacutizzazioni della BPCO. [ 167 ]
Ossigenoterapia
[ modificare ]
L’ossigeno supplementare è raccomandato per i pazienti con bassi livelli di ossigeno in caso di insufficienza respiratoria a riposo (una pressione parziale di ossigeno inferiore a 50-55 mmHg o saturazioni di ossigeno inferiori all’88%). [ 22 ] Se si prendono in considerazione le complicazioni tra cui il cuore polmonare e l’ipertensione polmonare, i livelli coinvolti sono 56-59 mmHg. [ 168 ] L’ossigenoterapia deve essere utilizzata per un periodo compreso tra 15 e 18 ore al giorno e si dice che riduca il rischio di insufficienza cardiaca e morte. [ 168 ] Nei pazienti con livelli di ossigeno normali o leggermente bassi, l’integrazione di ossigeno (ambulatoriale) può migliorare la mancanza di respiro se somministrata durante l’esercizio, ma potrebbe non migliorare la dispnea durante le normali attività quotidiane o influire sulla qualità della vita. [ 169 ] Durante le riacutizzazioni acute, molti pazienti necessitano di ossigenoterapia; l’uso di alte concentrazioni di ossigeno senza tenere conto delle saturazioni di ossigeno di una persona può portare ad un aumento dei livelli di anidride carbonica e a un peggioramento dei risultati. [ 170 ] [ 171 ] Nei soggetti ad alto rischio di elevati livelli di anidride carbonica, si raccomandano saturazioni di ossigeno dell’88-92%, mentre per coloro che non presentano questo rischio, i livelli raccomandati sono del 94-98%. [ 171 ] Una volta prescritta l’ossigenoterapia a lungo termine, i pazienti devono essere rivalutati dopo 60-90 giorni, per determinare se l’ossigeno supplementare è ancora indicato e se l’ossigeno supplementare prescritto è efficace. [ 10 ] [ 172 ]
Riabilitazione
[ modificare ]
La riabilitazione polmonare è un programma di esercizio, gestione della malattia e consulenza, coordinato per il beneficio dell’individuo. [ 173 ] Una grave riacutizzazione porta al ricovero ospedaliero, ad un’elevata mortalità e a un declino della capacità di svolgere le attività quotidiane. È stato dimostrato che dopo un ricovero ospedaliero, la riabilitazione polmonare riduce significativamente i futuri ricoveri ospedalieri, la mortalità e migliora la qualità della vita. [ 54 ]
La routine di esercizi ottimale, l’uso della ventilazione non invasiva durante l’esercizio e l’intensità dell’esercizio suggerita per le persone con BPCO sono sconosciuti. [ 174 ] [ 175 ] L’esecuzione di esercizi di resistenza per le braccia migliora il movimento delle braccia per le persone con BPCO e può comportare un piccolo miglioramento della dispnea. [ 176 ] L’esecuzione di esercizi per le braccia da sola non sembra migliorare la qualità della vita. [ 176 ] Gli esercizi di respirazione a labbra socchiuse possono essere utili. [ 24 ] Gli esercizi di Tai Chi sembrano essere sicuri da praticare per le persone con BPCO e possono essere benefici per la funzione polmonare e la capacità polmonare rispetto a un programma di trattamento regolare. [ 177 ] Non è stato riscontrato che il Tai Chi sia più efficace di altri programmi di intervento di esercizio. [ 177 ] È stato suggerito l’allenamento dei muscoli inspiratori ed espiratori (IMT, EMT) e può fornire alcuni miglioramenti rispetto a nessun trattamento. [ 178 ] Una combinazione di IMT ed esercizi di camminata a casa può aiutare a limitare la dispnea nei casi di BPCO grave. [ 179 ] Inoltre, l’uso della mobilizzazione articolare ad alta velocità e bassa ampiezza insieme all’esercizio migliora la funzione polmonare e la capacità di esercizio. [ 180 ] L’obiettivo della terapia di manipolazione spinale è quello di migliorare la mobilità toracica nel tentativo di ridurre il lavoro sui polmoni durante la respirazione, tuttavia, le prove a sostegno della terapia manuale per le persone con BPCO sono molto deboli. [ 180 ] [ 181 ]
Le tecniche di liberazione delle vie aeree (ACT), come il drenaggio posturale , la percussione/vibrazione, il drenaggio autogeno , i dispositivi portatili a pressione espiratoria positiva (PEP) e altri dispositivi meccanici, possono ridurre la necessità di una maggiore assistenza ventilatoria, la durata dell’assistenza ventilatoria e la durata della degenza ospedaliera nelle persone con BPCO acuta. [ 182 ] Nelle persone con BPCO stabile, le ACT possono portare a miglioramenti a breve termine della qualità della vita correlata alla salute e a una ridotta necessità a lungo termine di ricoveri ospedalieri correlati a problemi respiratori. [ 182 ]
Essere sottopeso o sovrappeso può influenzare i sintomi, il grado di disabilità e la prognosi della BPCO. Le persone con BPCO che sono sottopeso possono migliorare la forza dei muscoli respiratori aumentando l’apporto calorico. Se combinato con esercizio fisico regolare o un programma di riabilitazione polmonare, questo può portare a miglioramenti nei sintomi della BPCO. L’integrazione alimentare può essere utile in coloro che sono malnutriti . [ 22 ] [ 183 ]
Gestione delle riacutizzazioni
[ modificare ]
Le persone con BPCO possono manifestare esacerbazioni (riacutizzazioni) che sono comunemente causate da infezioni del tratto respiratorio . I sintomi che peggiorano non sono specifici della BPCO e devono essere prese in considerazione diagnosi differenziali. [ 28 ] Le esacerbazioni acute sono in genere trattate aumentando l’uso di broncodilatatori a breve durata d’azione, inclusa una combinazione di un beta-agonista inalatorio a breve durata d’azione e di un anticolinergico a breve durata d’azione. [ 28 ] Questi farmaci possono essere somministrati tramite un inalatore a dose misurata con un distanziatore o tramite un nebulizzatore , con entrambi che sembrano essere ugualmente efficaci. [ 56 ] [ 184 ] La nebulizzazione può essere più facile per coloro che stanno più male. [ 56 ] L’integrazione di ossigeno può essere utile. Un eccesso di ossigeno; tuttavia, può provocare un aumento dei livelli di CO2 e una diminuzione del livello di coscienza. [ 185 ] I corticosteroidi somministrati per via orale possono migliorare la funzionalità polmonare e ridurre la degenza ospedaliera, ma il loro uso è raccomandato solo per cinque o sette giorni; cicli più lunghi aumentano il rischio di polmonite e morte. [ 28 ]
Temperatura ambiente
[ modificare ]
Mantenere una temperatura ambiente di almeno 21 °C (70 °F) per un minimo di nove ore al giorno è stato associato a una migliore salute nei soggetti affetti da BPCO, in particolare per i fumatori. [ 186 ] L’Organizzazione Mondiale della Sanità (OMS) raccomanda temperature interne leggermente superiori, comprese tra 18 e 24 °C (64 e 75 °F). [ 187 ]
Umidità della stanza
[ modificare ]
Per le persone con BPCO, i livelli ideali di umidità interna sono del 30-50% di umidità relativa. Mantenere l’umidità interna può essere difficile in inverno, soprattutto nei climi freddi dove il sistema di riscaldamento è costantemente in funzione. [ 188 ]
Mantenere l’umidità relativa interna al di sopra del 40% di umidità relativa riduce significativamente l’infettività dei virus aerosolizzati. [ 189 ]
Procedure per l’enfisema
[ modificare ]
Esistono diverse procedure per ridurre il volume di un polmone in caso di enfisema grave con iperinflazione.
Chirurgico
[ modificare ]
Per l’enfisema grave che si è dimostrato non responsivo ad altre terapie, la chirurgia di riduzione del volume polmonare (LVRS) può essere un’opzione. [ 190 ] [ 191 ] La LVRS comporta la rimozione del tessuto danneggiato, che migliora la funzione polmonare consentendo al resto dei polmoni di espandersi. [ 131 ] Viene presa in considerazione quando l’enfisema è nei lobi superiori e quando non ci sono comorbilità. [ 192 ]
Broncoscopico
[ modificare ]
Procedure broncoscopiche mini-invasive possono essere eseguite per ridurre il volume polmonare. Queste includono l’uso di valvole, spirali o ablazione termica. [ 22 ] [ 193 ] Le valvole endobronchiali sono valvole unidirezionali che possono essere utilizzate in pazienti con grave iperinflazione derivante da enfisema avanzato; per questa procedura sono richiesti un lobo bersaglio adatto e nessuna ventilazione collaterale . Il posizionamento di una o più valvole nel lobo induce un collasso parziale del lobo che garantisce una riduzione del volume residuo che migliora la funzione polmonare, la capacità di esercizio e la qualità della vita. [ 194 ]
Si raccomanda il posizionamento di spirali in nitinol al posto delle valvole laddove vi sia una ventilazione collaterale che impedirebbe l’uso delle valvole. [ 195 ] Il nitinol è una lega biocompatibile .
Entrambe queste tecniche sono associate a effetti avversi, tra cui perdite d’aria persistenti e complicazioni cardiovascolari. L’ablazione termica a vapore presenta un profilo migliorato. Il vapore acqueo riscaldato viene utilizzato per colpire le regioni lobulari, il che porta a fibrosi permanente e riduzione del volume. La procedura è in grado di colpire singoli segmenti lobulari, può essere eseguita indipendentemente dalla ventilazione collaterale e può essere ripetuta con il naturale progredire dell’enfisema. [ 196 ]
Altri interventi chirurgici
[ modificare ]
Nei casi molto gravi potrebbe essere preso in considerazione il trapianto di polmone . [ 190 ] Una scansione TC può essere utile nelle considerazioni chirurgiche. [ 86 ] La scintigrafia ventilatoria/perfusionale è un altro metodo di imaging che può essere utilizzato per valutare i casi per interventi chirurgici e anche per valutare le risposte post-operatorie. [ 197 ] Una bullectomia può essere eseguita quando una bolla gigante occupa più di un terzo di un emitorace. [ 192 ]
Prognosi
[ modificare ]


|
nessun dato
≤110
110–220
220–330
330–440
440–550
550–660
|
660–770
770–880
880–990
990–1100
1100–1350
≥1350
|
La BPCO è progressiva e può portare a morte prematura. Si stima che il 3% di tutte le disabilità sia correlato alla BPCO. [ 199 ] La percentuale di disabilità da BPCO a livello globale è diminuita dal 1990 al 2010 grazie al miglioramento della qualità dell’aria interna, principalmente in Asia. [ 199 ] Il numero complessivo di anni vissuti con disabilità da BPCO, tuttavia, è aumentato. [ 200 ]
Sono numerose le variabili che influenzano l’esito a lungo termine della BPCO e GOLD raccomanda l’uso di un test composito ( BODE ) che includa le principali variabili dell’indice di massa corporea , dell’ostruzione delle vie aeree, della dispnea (mancanza di respiro) e dell’esercizio fisico e non solo i risultati della spirometria. [ 40 ] NICE sconsiglia l’uso del BODE per la valutazione della prognosi nella BPCO stabile; è necessario considerare fattori come le riacutizzazioni e la fragilità . [ 193 ] Altri fattori che contribuiscono a un esito sfavorevole includono l’età avanzata, le comorbilità come il cancro al polmone e le malattie cardiovascolari e il numero e la gravità delle riacutizzazioni che richiedono il ricovero ospedaliero. [ 28 ]
Epidemiologia
[ modificare ]
Le stime di prevalenza presentano notevoli variazioni dovute alle differenze nell’approccio analitico e di indagine e alla scelta dei criteri diagnostici. [ 201 ] Si stima che 213 milioni di persone soffrissero di BPCO nel 2021, corrispondente a una prevalenza globale del 2,7%, [ 7 ] mentre gli studi epidemiologici indicavano una stima di 384 milioni di persone affette da BPCO nel 2010, corrispondente a una prevalenza globale del 12%. [ 9 ] La malattia colpisce uomini e donne. [ 3 ] Si ritiene che l’aumento nei paesi in via di sviluppo tra il 1970 e il 2000 sia correlato all’aumento dei tassi di fumo in questa regione, all’aumento della popolazione e all’invecchiamento della popolazione dovuto al minor numero di decessi per altre cause come le malattie infettive. [ 131 ] Alcuni paesi sviluppati hanno registrato un aumento dei tassi, alcuni sono rimasti stabili e alcuni hanno registrato una diminuzione della prevalenza della BPCO. [ 131 ]
Circa tre milioni di persone muoiono di BPCO ogni anno. [ 9 ] In alcuni paesi, la mortalità è diminuita negli uomini ma è aumentata nelle donne. [ 202 ] Ciò è molto probabilmente dovuto al fatto che i tassi di fumo nelle donne e negli uomini stanno diventando più simili. [ 86 ] Un tasso più elevato di BPCO si riscontra nelle persone con più di 40 anni e questo aumenta notevolmente con l’avanzare dell’età con il tasso più alto riscontrato nelle persone con più di 60 anni. [ 9 ] Le differenze di genere nell’anatomia dell’apparato respiratorio includono lumi delle vie aeree più piccoli e pareti delle vie aeree più spesse nelle donne, che contribuiscono a una maggiore gravità dei sintomi della BPCO come la dispnea e la frequenza di esacerbazione della BPCO. [ 203 ]
Nel Regno Unito, si stima che tre milioni di persone siano affette da BPCO, di cui due milioni non diagnosticate. In media, il numero di decessi correlati alla BPCO tra il 2007 e il 2016 è stato di 28.600. Il numero stimato di decessi dovuti all’esposizione professionale è stato stimato a circa il 15%, ovvero circa 4.000. [ 201 ] Negli Stati Uniti, nel 2018, a quasi 15,7 milioni di persone è stata diagnosticata la BPCO e si stima che altri milioni non abbiano ricevuto la diagnosi. [ 204 ]
Nel 2011, negli Stati Uniti si sono verificati circa 730.000 ricoveri ospedalieri per BPCO. [ 205 ] A livello globale, nel 2019 la BPCO è stata la terza causa di morte. Nei paesi a basso reddito, la BPCO non figura tra le prime 10 cause di morte; negli altri gruppi di reddito, è tra le prime 5. [ 206 ]
Storia
[ modificare ]

Si ritiene che il nome broncopneumopatia cronica ostruttiva sia stato utilizzato per la prima volta nel 1965. [ 207 ] In precedenza era conosciuta con diversi nomi, tra cui broncopneumopatia cronica ostruttiva , ostruzione cronica del flusso aereo , malattia polmonare ostruttiva cronica , malattia polmonare cronica aspecifica e sindrome polmonare ostruttiva diffusa . [ 207 ]
I termini enfisema e bronchite cronica furono formalmente definiti come componenti della BPCO nel 1959 al simposio ospite del CIBA e nel 1962 alla riunione del comitato dell’American Thoracic Society sugli standard diagnostici. [ 207 ]
Le prime descrizioni di un probabile enfisema iniziarono nel 1679 da T. Bonet di una condizione di “polmoni voluminosi” e nel 1769 da Giovanni Morgagni di polmoni che erano “turgidi particolarmente dall’aria”. [ 207 ] [ 208 ] Nel 1721 i primi disegni di enfisema furono realizzati da Ruysh. [ 208 ] René Laennec , usò il termine enfisema nel suo libro A Treatise on the Diseases of the Chest and of Mediate Auscultation (1837) per descrivere i polmoni che non collassarono quando aprì il torace durante un’autopsia. Notò che non collassarono come al solito perché erano pieni d’aria e le vie aeree erano piene di muco. [ 207 ] Nel 1842, John Hutchinson inventò lo spirometro , che consentiva la misurazione della capacità vitale dei polmoni. Tuttavia, il suo spirometro poteva misurare solo il volume, non il flusso d’aria. Tiffeneau e Pinelli nel 1947 descrissero i principi di misurazione del flusso d’aria. [ 207 ]
L’inquinamento atmosferico e l’aumento del fumo di sigaretta in Gran Bretagna all’inizio del XX secolo portarono ad alti tassi di malattie polmonari croniche, sebbene ricevessero poca attenzione fino al Grande Smog di Londra del dicembre 1952. Ciò stimolò la ricerca epidemiologica nel Regno Unito, in Olanda e altrove. [ 209 ] Nel 1953, George L. Waldbott, un allergologo americano, descrisse per la prima volta una nuova malattia che chiamò sindrome respiratoria del fumatore nel Journal of the American Medical Association del 1953. Questa fu la prima associazione tra fumo di tabacco e malattie respiratorie croniche. [ 210 ]
I trattamenti moderni sono stati sviluppati durante la seconda metà del XX secolo. Le prove a sostegno dell’uso di steroidi nella BPCO sono state pubblicate alla fine degli anni ’50. I broncodilatatori sono entrati in uso negli anni ’60 in seguito a un promettente studio sull’isoprenalina . Ulteriori broncodilatatori, come il salbutamolo a breve durata d’azione , sono stati sviluppati negli anni ’70 e l’uso di broncodilatatori a lunga durata d’azione è iniziato a metà degli anni ’90. [ 211 ]
Società e cultura
[ modificare ]
È generalmente accettato che la BPCO sia ampiamente sottodiagnosticata e molte persone non ricevano alcun trattamento. Negli Stati Uniti, il NIH ha promosso novembre come mese di sensibilizzazione sulla BPCO , con l’obiettivo di aumentare la consapevolezza della condizione. [ 212 ]
Economia
[ modificare ]
A livello globale, a partire dal 2010, si stima che la BPCO comporti costi economici pari a 2,1 trilioni di dollari, metà dei quali nei paesi in via di sviluppo. [ 213 ] Di questo totale, si stima che 1,9 trilioni di dollari siano costi diretti come l’assistenza medica, mentre 0,2 trilioni di dollari sono costi indiretti come le assenze dal lavoro. [ 214 ] Si prevede che questa cifra raddoppierà entro il 2030. [ 213 ] In Europa, la BPCO rappresenta il 3% della spesa sanitaria. [ 9 ] Negli Stati Uniti, i costi della malattia sono stati stimati a 50 miliardi di dollari nel 2010, la maggior parte dei quali è dovuta all’esacerbazione. [ 9 ] Nel Regno Unito, questo costo è stato stimato nel 2021 a 3,8 miliardi di sterline all’anno. [ 215 ]
Ricerca
[ modificare ]
La terapia con cellule staminali utilizzando cellule staminali mesenchimali è stata studiata nel giugno 2021 in otto studi clinici completati e diciassette in corso. [ 216 ]
L’efficacia del trattamento di aumento dell’alfa-1 antitripsina per le persone con deficit di alfa-1 antitripsina non è chiara. [ 217 ]
Sono in fase di studio approcci metabolomici per la diagnosi e la differenziazione dei sottotipi di BPCO. [ 218 ] [ 219 ] [ 220 ]
Continua la ricerca sull’uso della telemedicina per curare le persone con BPCO quando manifestano episodi di mancanza di respiro; curare le persone da remoto può ridurre il numero di visite al pronto soccorso e migliorare la qualità della vita della persona. [ 221 ]
Gli americani affetti da BPCO e coloro che li assistono considerano le seguenti aree di ricerca correlate alla BPCO come le più importanti: ricerca familiare/sociale/comunitaria, benessere delle persone con BPCO, ricerca curativa, terapie biomediche, politiche e terapie olistiche. [ 222 ]
Altri animali
[ modificare ]
La broncopneumopatia cronica ostruttiva può verificarsi in numerosi altri animali e può essere causata dall’esposizione al fumo di tabacco. [ 223 ] La maggior parte dei casi della malattia, tuttavia, è relativamente lieve. [ 224 ] Nei cavalli è nota come ostruzione ricorrente delle vie aeree (RAO) o vomito . La RAO può essere piuttosto grave e il più delle volte è collegata all’esposizione ad allergeni comuni. [ 225 ] La BPCO si riscontra comunemente anche nei cani anziani. [ 226 ]
Riferimenti
[ modificare ]
- ^Vai a:a b c d e f g h i “Broncopneumopatia cronica ostruttiva”.nice.org. Consultato il 5 luglio 2021.
- ^Vai a:a b c “Broncopneumopatia cronica ostruttiva (BPCO) – Complicanze”.BMJ Best Practice. Consultato l’11 luglio 2021.
- ^Vai a:a b c d e f g h “Broncopneumopatia cronica ostruttiva (BPCO)”.Schede informative. Organizzazione Mondiale della Sanità. 06-11-2024.
- ^Vai a:a b c d e f g h i j k l Gold Report 2021, pp. 20–27, Capitolo 2: Diagnosi e valutazione iniziale.
- ^Vai a:a b c d e Gold Report 2021, pp. 33–35, Capitolo 2: Diagnosi e valutazione iniziale.
- ^Vai a:a b c d e f g h i j k l m n Gold Report 2021, pp. 40–46, Capitolo 3: Prove a supporto della terapia di prevenzione e mantenimento.
- ^Vai a:a b c d GBD 2021 Diseases and Injuries Collaborators (18-05-2024).“Incidenza globale, prevalenza, anni vissuti con disabilità (YLD), anni di vita aggiustati per disabilità (DALY) e aspettativa di vita in buona salute (HALE) per 371 malattie e infortuni in 204 paesi e territori e 811 località subnazionali, 1990-2021: un’analisi sistematica per il Global Burden of Disease Study 2021”.The Lancet.403(10440):2133–2161.doi:10.1016 /S0140-6736(24)00757-8 .ISSN0140-6736.PMC 11122111. PMID38582094.
- ^Vai a:a b GBD 2021 Causes of Death Collaborators (18-05-2024).“Peso globale di 288 cause di morte e scomposizione dell’aspettativa di vita in 204 paesi e territori e 811 località subnazionali, 1990-2021: un’analisi sistematica per il Global Burden of Disease Study 2021”.TheLancet.403(10440):2100–2132.doi: 10.1016/S0140-6736(24)00367-2 .ISSN0140-6736.PMC 11126520. PMID38642570.
- ^Vai a:a b c d e f g h i j k l m n o Gold Report 2021, pp. 4–8, Capitolo 1: Definizione e panoramica.
- ^Vai a:a b c d “Rapporto GOLD 2025”. Iniziativa globale per la broncopneumopatia cronica ostruttiva (GOLD). 15/11/2024.
- ^Vai a:a b c d e Myc LA, Shim YM, Laubach VE, Dimastromatteo J (aprile 2019).“Ruolo dell’imaging medico e molecolare nella BPCO”.Clin Transl Med.8(1): 12.doi: 10.1186/s40169-019-0231-z .PMC 6465368 .PMID30989390.
- ^Vai a:a b “ICD-11 – ICD-11 per le statistiche di mortalità e morbilità”.icd.who.int. Consultato il 30 giugno 2021.
- ^ Martini K, Frauenfelder T (novembre 2020). “Progressi nell’imaging per l’enfisema polmonare” . Ann Transl Med . 8 (21): 1467. doi : 10.21037/ atm.2020.04.44 . PMC 7723580. PMID 33313212 .
- ^Vai a:a b c d e f g h i j k l m n o p q r Gold Report 2021, pp. 8–14, Capitolo 1: Definizione e panoramica.
- ^Vai a:a b De Rose V, Molloy K, Gohy S, Pilette C, Greene CM (2018).“Disfunzione dell’epitelio delle vie aeree nella fibrosi cistica e nella BPCO”.MediatorsInflamm.2018: 1309746.doi: 10.1155/2018/1309746 .PMC 5911336. PMID29849481.
- ^ Linee guida congiunte GINA e GOLD Ga (2014). “Sindrome da sovrapposizione tra asma e BPCO (ACOS)” (PDF) . Linee guida GINA .
- ^ Agusti À, Soriano JB (gennaio 2008). “BPCO come malattia sistemica” . BPCO: Journal of Chronic Obstructive Pulmonary Disease . 5 (2): 133–138 . doi : 10.1080/15412550801941349 . ISSN 1541-2555 . PMID 18415812 . S2CID 32732993 .
- ^Vai a:a b c d e “Broncopneumopatia cronica ostruttiva (BPCO) – Eziologia | BMJ Best Practice”.bestpractice.bmj.com. Consultato il 25 novembre 2022.
- ^Vai a:a b “Cause della BPCO – occupazioni e sostanze”.www.hse.gov.uk.Consultato il 3 luglio 2021.
- ^ Torres-Duque CA, García-Rodriguez MC, González-García M (agosto 2016). “La broncopneumopatia cronica ostruttiva causata dal fumo di legna è un fenotipo diverso o un’entità diversa?”. Archivos de Bronconeumologia . 52 (8): 425– 31. doi : 10.1016/j.arbres.2016.04.004 . PMID 27207325 .
- ^Vai a:a b c d e f Gold Report 2021, pp. 80–83, Capitolo 4: Gestione della BPCO stabile.
- ^Vai a:a b c d e f g Gold Report 2021, pp. 60–65, Capitolo 3: Prove a supporto della terapia di prevenzione e mantenimento.
- ^ Dobler CC, Morrow AS, Beuschel B, Farah MH, Majzoub AM, Wilson ME, et al. (marzo 2020). “Terapie farmacologiche nei pazienti con esacerbazione della broncopneumopatia cronica ostruttiva: una revisione sistematica con meta-analisi”. Annals of Internal Medicine . 172 (6): 413–422 . doi : 10.7326/M19-3007 (inattivo il 7 dicembre 2024). PMID 32092762 . S2CID 211476101 .
- ^Vai a:a b Mayer AF, Karloh M, Dos Santos K, de Araujo CL, Gulart AA (marzo 2018). “Effetti dell’uso acuto della respirazione a labbra socchiuse durante l’esercizio in pazienti con BPCO: una revisione sistematica e meta-analisi”.Fisioterapia.104(1):9–17.doi:10.1016/j.physio.2017.08.007.PMID28969859.
- ^ Gold Report 2021 , pp. 90–96, Capitolo 4: Gestione della BPCO stabile.
- ^ O’Donnell DE, Milne KM, James MD, de Torres JP, Neder JA (gennaio 2020). “Dispnea nella BPCO: nuove intuizioni meccanicistiche e implicazioni gestionali” . Advances in Therapy . 37 (1): 41–60 . doi : 10.1007 / s12325-019-01128-9 . PMC 6979461. PMID 31673990 .
- ^Vai a:a b Szalontai K, Gémes N, Furák J, et al. (giugno 2021).“Broncopneumopatia cronica ostruttiva: epidemiologia, biomarcatori e spianare la strada al cancro ai polmoni”.JClin Med.10(13): 2889.doi: 10.3390/jcm10132889 .PMC 8268950. PMID34209651.
- ^Vai a:a b c d e f g h i j Gold Report 2021, pp. 104–109, Capitolo 5: Gestione delle riacutizzazioni.
- ^ “Raffreddori comuni” . Centers for Disease Control and Prevention . 7 ottobre 2020. Archiviato dall’originale il 18 giugno 2023. Consultato il 20 agosto 2021 .
- ^ Guo-Parke H, Linden D, Weldon S, Kidney JC, Taggart CC (2020). “Meccanismi di disfunzione immunitaria delle vie aeree indotta da virus nella patogenesi della malattia, progressione ed esacerbazione della BPCO” . Frontiers in Immunology . 11 : 1205. doi : 10.3389/fimmu.2020.01205 . PMC 7325903. PMID 32655557 .
- ^ Short B, Carson S, Devlin AC, et al. (marzo 2021). “Colonizzazione cronica da Haemophilus influenzae non tipizzabile nella broncopneumopatia cronica ostruttiva (BPCO)” . Critical Reviews in Microbiology . 47 (2): 192–205 . doi : 10.1080/1040841X.2020.1863330 . PMID 33455514. S2CID 230608674 .
- ^ US EPA O (19 aprile 2016). “Nozioni di base sul particolato (PM)” . www.epa.gov . Consultato il 21 luglio 2021 .
- ^Vai a:a b Halpin DM, Criner GJ, Papi A, Singh D, Anzueto A, Martinez FJ, Agusti AA, Vogelmeier CF (gennaio 2021).“Iniziativa globale per la diagnosi, la gestione e la prevenzione della broncopneumopatia cronica ostruttiva. Rapporto del comitato scientifico GOLD 2020 su COVID-19 e broncopneumopatia cronica ostruttiva”.AmJ Respir Crit Care Med.203(1):24–36.doi:10.1164/rccm.202009-3533SO.PMC 7781116. PMID33146552.
- ^ Iacobucci G (agosto 2020). “Lockdown per il Covid: in Inghilterra si registrano meno casi di raffreddore, influenza e bronchite” . BMJ . 370 : m3182. doi : 10.1136/bmj.m3182 . PMID 32784206. S2CID 221097739 .
- ^ US EPA O (13 agosto 2019). “Effetti sulla salute attribuiti al fumo degli incendi boschivi” . www.epa.gov . Consultato il 21 luglio 2021 .
- ^ “Incendi boschivi e salute polmonare” . The Lung Association . 25 agosto 2014. Consultato il 21 luglio 2021 .
- ^ “Fumo degli incendi boschivi” . National Centre for Farmer Health . 19 marzo 2014. Consultato il 21 luglio 2021 .
- ^ Luo J, Zhang D, Tang W, Dou LY, Sun Y (2021). “Impatto della fragilità sul rischio di riacutizzazioni e mortalità per tutte le cause nei pazienti anziani con broncopneumopatia cronica ostruttiva stabile” . Clin Interv Aging . 16 : 593–601 . doi : 10.2147/CIA.S303852 . PMC 8053481. PMID 33880018 .
- ^ Aleva FE, Voets LW, Simons SO, de Mast Q, van der Ven AJ, Heijdra YF (marzo 2017). “Prevalenza e localizzazione dell’embolia polmonare nelle riacutizzazioni acute inspiegabili della BPCO: una revisione sistematica e meta-analisi”. Chest . 151 (3): 544–554 . doi : 10.1016/j.chest.2016.07.034 . PMID 27522956 . S2CID 7181799 .
- ^Vai a:a b c d e f g h Gold Report 2021, pp. 26–33, Capitolo 2: Diagnosi e valutazione iniziale.
- ^ Edgar RG, Patel M, Bayliss S, Crossley D, Sapey E, Turner AM (2017). “Trattamento della malattia polmonare nel deficit di alfa-1 antitripsina: una revisione sistematica” . Int J Chron Obstruct Pulmon Dis . 12 : 1295–1308 . doi : 10.2147 /COPD.S130440 . PMC 5422329. PMID 28496314 .
- ^Vai a:a b c d Clementi EA, Talusan A, Vaidyanathan S, Veerappan A, Mikhail M, Ostrofsky D, et al. (Gennaio 2019).“Sindrome metabolica e inquinamento atmosferico: una revisione narrativa dei loro effetti cardiopolmonari”.Toxics.7(1): 6.Bibcode:2019Toxic…7….6C.doi: 10.3390/toxics7010006 .PMC 6468691 .PMID30704059.
- ^ Chan SH, Selemidis S, Bozinovski S, Vlahos R (giugno 2019). “Meccanismi patobiologici alla base della sindrome metabolica (MetS) nella broncopneumopatia cronica ostruttiva (BPCO): significato clinico e strategie terapeutiche” . Pharmacol Ther . 198 : 160–188 . doi : 10.1016/j.pharmthera.2019.02.013 . PMC 7112632. PMID 30822464 .
- ^Vai a:a b Forfia PR, Vaidya A, Wiegers SE (gennaio 2013).“Cardiopatia polmonare: l’interazione cuore-polmone e il suo impatto sui fenotipi dei pazienti”.PulmCirc.3(1):5–19.doi: 10.4103/2045-8932.109910 .PMC 3641739. PMID23662171.
- ^Vai a:a b c Olsson KM, Corte TJ, Kamp JC, Montani D, Nathan SD, Neubert L, Price LC, Kiely DG (settembre 2023).“Ipertensione polmonare associata a malattia polmonare: nuove intuizioni su meccanismi patologici, diagnosi e gestione”.The Lancet. Medicina respiratoria.11(9):820–835.doi:10.1016/S2213-2600(23)00259-X.PMID37591300.
- ^ Gold Report 2021 , pp. 121–126, Capitolo 6: BPCO e comorbilità.
- ^ Singh D, Mathioudakis AG, Higham A (marzo 2022). “Broncopneumopatia cronica ostruttiva e COVID-19: interrelazioni” . Curr Opin Pulm Med . 28 (2): 76–83 . doi : 10.1097/MCP.0000000000000834 . PMC 8815646. PMID 34690257 .
- ^Vai a:a b Weinberger SE (2019).“6. Broncopneumopatia cronica ostruttiva”.Principi di medicina polmonare(7a ed.). Elsevier. p. 104.doi:10.1016/B978-0-323-52371-4.00009-X.ISBN Numero di telefono: 978-0-323-52371-4.
- ^ Delaunois L (ottobre 1989). “Anatomia e fisiologia delle vie respiratorie collaterali” . The European Respiratory Journal . 2 (9): 893–904 . doi : 10.1183/09031936.93.02090893 . PMID 2680588. S2CID 7124561. Consultato il 30 agosto 2021 .
- ^ Ramírez-Venegas A, Torres-Duque CA, Guzmán-Bouilloud NE, González-García M, Sansores RH (2019). “MALATTIA DELLE PICCOLE VIE AEREE NELLA BPCO ASSOCIATA ALL’ESPOSIZIONE A BIOMASSA” . Rev Investire Clin . 71 (1): 70–78 . doi : 10.24875/RIC.18002652 . PMID30810542 .
- ^ Corlateanu A, Mendez Y, Wang Y, Garnica RJ, Botnaru V, Siafakas N (2020). “Malattia polmonare ostruttiva cronica e fenotipi: uno stato dell’arte” . Pneumologia . 26 (2): 95– 100. doi : 10.1016/j.pulmoe.2019.10.006 . PMID31740261 .
- ^ Postma DS, Rabe KF (24 settembre 2015). “Sindrome da sovrapposizione asma-BPCO”. New England Journal of Medicine . 373 (13): 1241– 1249. doi : 10.1056/NEJMra1411863 . PMID 26398072 .
- ^ Mekov E, Nuñez A, Sin DD, Ichinose M, Rhee CK, Maselli DJ, Coté A, Suppli Ulrik C, Maltais F, Anzueto A, Miravitlles M (giugno 2021). “Aggiornamento sulla sovrapposizione asma-BPCO (ACO): una revisione narrativa” . International Journal of Chronic Obstructive Pulmonary Disease . 16 : 1783–1799 . doi : 10.2147/COPD.S312560 . PMC 8216660. PMID 34168440 .
- ^Vai a:a b Halpin DM, Miravitlles M, Metzdorf N, Celli B (2017).“Impatto e prevenzione delle riacutizzazioni gravi della BPCO: una revisione delle evidenze”.IntJ Chron Obstruct Pulmon Dis.12:2891–2908.doi: 10.2147/COPD.S139470 .PMC 5638577. PMID29062228.
- ^Vai a:a b Brightling C, Greening N (agosto 2019).“Infiammazione delle vie aeree nella BPCO: progressi verso la medicina di precisione”(PDF).Eur Respir J.54(2).doi:10.1183/13993003.00651-2019.PMID31073084.S2CID149444134.
- ^Vai a:a b c d e f g Gold Report 2021, pp. 54–58, Capitolo 3: Prove a supporto della terapia di prevenzione e mantenimento.
- ^ Bai S, Zhao L (2021). ” Squilibrio tra danno e difesa nel fenotipo enfisematoso della BPCO” . Frontiers in Medicine . 8 : 653332. doi : 10.3389/fmed.2021.653332 . PMC 8131650. PMID 34026786 .
- ^ Kumar A, Mahajan A, Salazar EA, et al. (giugno 2021). “Impatto del virus dell’immunodeficienza umana sulla malattia vascolare polmonare” . Glob Cardiol Sci Pract . 2021 (2): e202112. doi : 10.21542/gcsp.2021.12 . PMC 8272407. PMID 34285903 .
- ^ Osadnik CR, McDonald CF, Holland AE (2014). “Problemi clinici dell’accumulo di muco nella BPCO” . Int J Chron Obstruct Pulmon Dis . 9 : 301–2 . doi : 10.2147/COPD.S61797 . PMC 3970915. PMID 24741301 .
- ^Vai a:a b Silverman EK (febbraio 2020).“Genetica della BPCO”.Annu Rev Physiol.82:413–431.doi:10.1146/annurev-physiol-021317-121224.PMC 7193187. PMID31730394.
- ^ “FAQ sulla polvere – Health and Safety Executive (HSE)” .
- ^Vai a:a b Nikolić MZ, Sun D, Rawlins EL (15 agosto 2018).“Sviluppo polmonare umano: recenti progressi e nuove sfide”.Sviluppo.145(16).doi:10.1242/dev.163485.PMC 6124546 .PMID30111617.
- ^ Smith BM, Traboulsi H, Austin JM, et al. (Gennaio 2018). “Variazioni dei rami delle vie aeree umane e broncopneumopatia cronica ostruttiva” . Proc Natl Acad Sci USA . 115 (5): E974 – E981 . Bibcode : 2018PNAS..115E.974S . doi : 10.1073/pnas.1715564115 . PMC 5798356. PMID 29339516 .
- ^Vai a:a b Bailey KL, Samuelson DR, Wyatt TA (febbraio 2021).“Disturbo da uso di alcol: una condizione preesistente per il COVID-19?”.Alcohol.90:11–17.doi:10.1016/j.alcohol.2020.10.003.PMC 7568767 .PMID33080339.
- ^ Arvers P (dicembre 2018). “[Consumo di alcol e danni polmonari: relazioni pericolose]”. Rev Mal Respir (in francese). 35 (10): 1039– 1049. doi : 10.1016/j.rmr.2018.02.009 . PMID 29941207 . S2CID 239523761 .
- ^ Smith P, Jeffers LA, Koval M (novembre 2019). ” Effetti di diverse vie di danno da endotossina sulla funzione di barriera nella sindrome polmonare alcolica” . Alcohol . 80 : 81–89 . doi : 10.1016/j.alcohol.2018.08.007 . PMC 6613986. PMID 31278041 .
- ^ Slovinsky WS, Romero F, Sales D, Shaghaghi H, Summer R (novembre 2019). “Il coinvolgimento dei deficit di GM-CSF nelle vie parallele della proteinosi alveolare polmonare e del polmone alcolico” . Alcohol . 80 : 73–79 . doi : 10.1016 /j.alcohol.2018.07.006 . PMC 6592783. PMID 31229291 .
- ^Vai a:a b Ward H (2012). Oxford Handbook of Epidemiology for Clinicians . Oxford University Press. pp. 289–290.ISBN Numero di telefono: 978-0-19-165478-7.
- ^ Rennard S (2013). Gestione clinica della broncopneumopatia cronica ostruttiva (2a ed.). Informa Healthcare. p. 23. ISBN Numero di telefono: 978-0-8493-7588-0.
- ^ Sharma A, Barclay J (2010). BPCO nelle cure primarie . Radcliffe Pub. p. 9. ISBN Numero di telefono: 978-1-84619-316-3.
- ^ Han MK, Martinez FJ (settembre 2020). “Fattori legati all’ospite, al genere e alla prima infanzia come fattori di rischio per la broncopneumopatia cronica ostruttiva” . Cliniche di medicina toracica . 41 (3): 329–337 . doi : 10.1016/j.ccm.2020.06.009 . PMC 7993923. PMID 32800188 .
- ^ Amaral AF, Strachan DP, Burney PG, Jarvis DL (maggio 2017). “Le fumatrici sono a maggior rischio di ostruzione del flusso aereo rispetto ai fumatori maschi. Biobanca britannica” ( PDF) . American Journal of Respiratory and Critical Care Medicine . 195 (9): 1226–1235. doi : 10.1164 /rccm.201608-1545OC . hdl : 10044/1/45106 . PMID 28075609. S2CID 9360093 .
- ^ Savran O, Ulrik CS (2018). ” Insulti precoci come determinanti della broncopneumopatia cronica ostruttiva in età adulta” . International Journal of Chronic Obstructive Pulmonary Disease . 13 : 683–693 . doi : 10.2147/COPD.S153555 . PMC 5834168. PMID 29520136 .
- ^ Patel MP, Khangoora VS, Marik PE (ottobre 2019). “Una revisione degli impatti polmonari e sulla salute dell’uso del narghilè”. Annals of the American Thoracic Society . 16 (10): 1215– 1219. doi : 10.1513/AnnalsATS.201902-129CME . PMID 31091965 . S2CID 155103502 .
- ^Vai a:a b c d Chatkin JM, Zabert G, Zabert I, Chatkin G, Jiménez-Ruiz CA, de Granda-Orive JI, et al. (settembre 2017). “Malattia polmonare associata all’uso di marijuana”.Arco bronconeumolo.53(9):510–515.doi:10.1016/j.arbres.2017.03.019.PMID28483343.
- ^ Underner M, Urban T, Perriot J, Peiffer G, Harika-Germaneau G, Jaafari N (dicembre 2018). “[Pneumotorace spontaneo ed enfisema polmonare nei consumatori di cannabis]”. Rev Pneumol Clin (in francese). 74 (6): 400– 415. doi : 10.1016/j.pneumo.2018.06.003 . PMID 30420278 . S2CID 59233744 .
- ^ Martinasek MP, McGrogan JB, Maysonet A (novembre 2016). “Una revisione sistematica degli effetti respiratori della marijuana inalatoria” . Respir Care . 61 (11): 1543–1551 . doi : 10.4187/respcare.04846 . PMID 27507173 .
- ^ Ribeiro LI, Ind PW (ottobre 2016). ” Effetto del fumo di cannabis sulla funzionalità polmonare e sui sintomi respiratori: una revisione strutturata della letteratura” . npj Primary Care Respiratory Medicine . 26 : 16071. doi : 10.1038/npjpcrm.2016.71 . PMC 5072387. PMID 27763599 .
- ^ “Accesso a combustibili e tecnologie pulite per cucinare” . Our World in Data . Consultato il 15 febbraio 2020 .
- ^ Halbert RJ, Natoli JL, Gano A, Badamgarav E, Buist AS, Mannino DM (settembre 2006). “Carico globale della BPCO: revisione sistematica e meta-analisi” . The European Respiratory Journal . 28 (3): 523–32 . doi : 10.1183/09031936.06.00124605 . PMID 16611654 .
- ^Vai a:a b c d e f g h Pirozzi C, Scholand MB (luglio 2012). “Smettere di fumare e igiene ambientale”.The Medical Clinics of North America.96(4):849–67.doi:10.1016/j.mcna.2012.04.014.PMID22793948.
- ^ Hopper T. (2014). Mosby’s Pharmacy Technician – E-book: Principi e pratica . Elsevier Health Sciences. p. 610. ISBN Numero di telefono: 978-0-323-29245-0.
- ^ Barnes PJ, Drazen JM, Rennard SI (2009). “Relazione tra fumo di sigaretta ed esposizioni professionali” . In Barnes PJ, Drazen JM, Rennard SI, Thomson NC (a cura di). Asma e BPCO: meccanismi di base e gestione clinica . Academic. p. 464. ISBN Numero di telefono: 978-0-12-374001-4.
- ^Vai a:a b Foreman MG, Campos M, Celedón JC (luglio 2012).“Geni e broncopneumopatia cronica ostruttiva”.The Medical Clinics of North America.96(4):699–711.doi:10.1016/j.mcna.2012.02.006.PMC 3399759 .PMID22793939.
- ^ Brode SK, Ling SC, Chapman KR (settembre 2012). “Deficit di alfa-1 antitripsina: una causa comunemente trascurata di malattia polmonare” . CMAJ . 184 (12): 1365–71 . doi : 10.1503/cmaj.111749 . PMC 3447047 . PMID 22761482 .
- ^Vai a:a b c d e Reilly JJ, Silverman EK, Shapiro SD (2011). “Broncopneumopatia cronica ostruttiva”. In Longo D, Fauci A, Kasper D, Hauser S, Jameson J, Loscalzo J (a cura di).Harrison’s Principles of Internal Medicine(18a ed.). McGraw Hill. pp. 2151–9.ISBN Numero di telefono: 978-0-07-174889-6.
- ^ “Home – Gene – NCBI” . www.ncbi.nlm.nih.gov . Consultato il 17 luglio 2022 .
- ^ Maselli DJ, Bhatt SP, Anzueto A, Bowler RP, DeMeo DL, Diaz AA, et al. (Agosto 2019). “Epidemiologia clinica della BPCO: approfondimenti da 10 anni di studio COPDGene” . Chest . 156 (2): 228–238 . doi : 10.1016/j.chest.2019.04.135 . PMC 7198872 . PMID 31154041 .
- ^ Capron T, Bourdin A, Perez T, Chanez P (giugno 2019). “BPCO oltre l’ostruzione bronchiale prossimale: fenotipizzazione e strumenti correlati al letto del paziente” ( PDF) . Eur Respir Rev. 28 ( 152): 190010. doi : 10.1183 / 16000617.0010-2019 . PMC 9488991. PMID 31285287. S2CID 195844108 .
- ^ Kumar V, Abbas AK, Aster JC (2018). Robbins Basic Pathology (10a ed.). Elsevier. pp. 498–502 . ISBN Numero di telefono: 978-0-323-35317-5.
- ^Vai a:a b D’Ascanio M, Viccaro F, Calabrò N, Guerrieri G, Salvucci C, Pizzirusso D, et al. (2020).“Valutazione dell’iperinflazione polmonare statica mediante pletismografia a corpo intero, diluizione dell’elio e sistema di oscillometria a impulsi (IOS) in pazienti con BPCO”.Int J Chron Obstruct Pulmon Dis.15:2583–9.doi: 10.2147/COPD.S264261 .PMC 7585810 .PMID33116475.
- ^ Knox-Brown B, Patel J, Potts J, Ahmed R, Aquart-Stewart A, Cherkaski H, et al. (Gennaio 2023). “Ostruzione delle piccole vie aeree e relativi fattori di rischio nello studio Burden of Obstructive Lung Disease (BOLD): uno studio trasversale multinazionale”. Lancet Glob Health . 11 (1): e69 – e82 . doi : 10.1016/S2214-109X(22)00456-9 . hdl : 10044/1/100800 . PMID 36521955 . S2CID 254665705 .
- ^ Knox-Brown B, Patel J, Potts J, et al. (23 maggio 2023). “L’associazione dell’ostruzione spirometrica delle piccole vie aeree con sintomi respiratori, malattie cardiometaboliche e qualità della vita: risultati dello studio Burden of Obstructive Lung Disease (BOLD)” . Respiratory Research . 24 (1): 137. doi : 10.1186/s12931-023-02450-1 . PMC 10207810. PMID 37221593 .
- ^ Knox-Brown B, Potts J, Santofimio VQ, Minelli C, Patel J, Abass NM, Agarwal D, Ahmed R, Mahesh PA, Bs J, Denguezli M, Franssen F, Gislason T, Janson C, Juvekar SK, Koul P, Malinovschi A, Nafees AA, Nielsen R, Paraguas SN, Buist S, Burney PG, Amaral AF (novembre 2023). “L’ostruzione isolata delle piccole vie aeree predice la futura ostruzione cronica del flusso aereo: uno studio longitudinale multinazionale” . BMJ Open Respiratory Research . 10 (1): e002056. doi : 10.1136/bmjresp-2023-002056 . hdl : 20.500.11815/4593 . Codice articolo: PMC 10660204 . PMID 37989490 .
- ^ Lo Bello F, Ieni A, Hansbro PM, Ruggeri P, Di Stefano A, Nucera F, et al. (Maggio 2020). “Ruolo delle mucine nella patogenesi della BPCO: implicazioni per la terapia”. Expert Review of Respiratory Medicine . 14 (5): 465–483 . doi : 10.1080/17476348.2020.1739525 . hdl : 10453/139160 . PMID 32133884 . S2CID 212416323 .
- ^Vai a:a b Higham A, Quinn AM, Cançado JE, Singh D (marzo 2019).“La patologia delle piccole vie aeree nella BPCO: aspetti storici e direzioni future”.RespirRes.20(1): 49.doi: 10.1186/s12931-019-1017-y .PMC 6399904. PMID30832670.
- ^Vai a:a b Calverley PM, Koulouris NG (gennaio 2005).“Limitazione del flusso e iperinflazione dinamica: concetti chiave nella moderna fisiologia respiratoria”.The European Respiratory Journal.25(1):186–99.doi: 10.1183/09031936.04.00113204 .PMID15640341.
- ^ Currie GP (2010). ABC della BPCO (2a ed.). Wiley-Blackwell, BMJ Books. p. 32. ISBN Numero di telefono: 978-1-4443-2948-3.
- ^ O’Donnell DE (aprile 2006). “Iperinflazione, dispnea e intolleranza all’esercizio nella broncopneumopatia cronica ostruttiva”. Atti dell’American Thoracic Society . 3 (2): 180– 4. doi : 10.1513/pats.200508-093DO . PMID 16565429 . S2CID 20644418 .
- ^ Cooper CB (ottobre 2006). “La correlazione tra i sintomi della broncopneumopatia cronica ostruttiva e l’iperinflazione e il suo impatto su esercizio fisico e funzionalità”. The American Journal of Medicine . 119 (10 Suppl 1): 21–31 . doi : 10.1016/j.amjmed.2006.08.004 . PMID 16996896 .
- ^Vai a:a b c “Broncopneumopatia cronica ostruttiva – Percorsi NICE”.pathways.nice.org.uk. 9 aprile 2020. Consultato il 29 giugno 2021.
- ^Vai a:a b c d Qaseem A, Wilt TJ, Weinberger SE, Hanania NA, Criner G, van der Molen T, et al. (agosto 2011). “Diagnosi e gestione della broncopneumopatia cronica ostruttiva stabile: un aggiornamento delle linee guida per la pratica clinica dell’American College of Physicians, dell’American College of Chest Physicians, dell’American Thoracic Society e dell’European Respiratory Society”.Annals of Internal Medicine.155(3):179–191.doi:10.7326/0003-4819-155-3-201108020-00008.PMID21810710.S2CID18830625.
- ^Vai a:a b Young VB (2010). Blueprints Medicine (5a ed.). Wolters Kluwer Health/Lippincott Williams & Wilkins. p. 69.ISBN Numero di telefono: 978-0-7817-8870-0.
- ^Vai a:a b c Istituto Nazionale per la Salute e l’Eccellenza Clinica.Linee guida cliniche 101: Broncopneumopatia Cronica Ostruttiva. Londra, giugno 2010.
- ^ Bailey KL (luglio 2012). ” L’importanza della valutazione della funzionalità polmonare nella BPCO” . The Medical Clinics of North America . 96 (4): 745–752 . doi : 10.1016/j.mcna.2012.04.011 . PMC 3998207. PMID 22793942 .
- ^ Williams N (agosto 2017). “La scala MRC per la dispnea” . Occup Med (Londra) . 67 (6): 496–497 . doi : 10.1093/occmed/kqx086 . PMID 28898975 .
- ^Vai a:a b “Broncopneumopatia cronica ostruttiva (BPCO) – Criteri | BMJ Best Practice”.bestpractice.bmj.com. Consultato il 2 luglio 2021.
- ^ “COPD Assessment Test (CAT)” . American Thoracic Society . Archiviato dall’originale il 3 dicembre 2013. Consultato il 29 novembre 2013 .
- ^ Tyagi J, Moola S, Bhaumik S (giugno 2021). “Accuratezza diagnostica degli strumenti di screening per la broncopneumopatia cronica ostruttiva nell’assistenza sanitaria primaria: sintesi rapida delle prove” . Journal of Family Medicine and Primary Care . 10 (6): 2184–2194 . doi : 10.4103/jfmpc.jfmpc_2263_20 . PMC 8284240. PMID 34322411 .
- ^ “trachea a guaina a sciabola” . Radiopaedia . Consultato il 13 agosto 2021 .
- ^ BTS COPD Consortium (2005). “Spirometria in pratica: una guida pratica all’uso della spirometria nelle cure primarie” . pp. 8–9 . Archiviato dall’originale il 26 agosto 2014. Consultato il 25 agosto 2014 .
- ^Vai a:a b c Raccomandazioni politiche per la cessazione del fumo e il trattamento della dipendenza dal tabacco . Organizzazione Mondiale della Sanità. 2003. pp. 15–40.ISBN Numero di telefono: 978-92-4-156240-9Archiviato dall’originale il 15 settembre 2008.
- ^ Jiménez-Ruiz CA, Fagerström KO (marzo 2013). “Trattamento per la cessazione del fumo nei fumatori di BPCO: il ruolo della consulenza” . Monaldi Archives for Chest Disease . 79 (1): 33–7 . doi : 10.4081/monaldi.2013.107 . PMID 23741944 .
- ^Vai a:a b “Broncopneumopatia cronica ostruttiva negli over 16: diagnosi e gestione | Linee guida e linee guida | NICE”.www.nice.org.uk. 23 giugno 2010. Consultato il 2018-06-05 .
- ^ Kumar P, Clark M (2005). Medicina clinica (6a ed.). Elsevier Saunders. pp. 900–1 . ISBN Numero di telefono: 978-0-7020-2763-5.
- ^Vai a:a b Tønnesen P (marzo 2013).“Smettere di fumare e BPCO”.European Respiratory Review.22(127):37–43.doi: 10.1183/09059180.00007212 .PMC 9487432 .PMID23457163.
- ^ “Come affrontare le voglie” . nhs.uk. 27 aprile 2018. Consultato il 15 luglio 2021 .
- ^ van Eerd EA, van der Meer RM, van Schayck OC, Kotz D (agosto 2016). “Smettere di fumare per le persone con broncopneumopatia cronica ostruttiva” . The Cochrane Database of Systematic Reviews . 2019 (8): CD010744. doi : 10.1002/14651858.CD010744.pub2 . PMC 6400424. PMID 27545342 .
- ^ Smith BK, Timby NE (2005). Elementi essenziali dell’assistenza infermieristica: assistenza ad adulti e bambini . Lippincott Williams & Wilkins. p. 338. ISBN Numero di telefono: 978-0-7817-5098-1.
- ^ Rom WN, Markowitz SB, a cura di (2007). Medicina ambientale e del lavoro (4a ed.). Wolters Kluwer/Lippincott Williams & Wilkins. pp. 521–522 . ISBN Numero di telefono: 978-0-7817-6299-1.
- ^ “Taglio a umido” . Health and Safety Executive . Archiviato dall’originale il 3 dicembre 2013. Consultato il 29 novembre 2013 .
- ^ George RB (2005). Medicina toracica: elementi essenziali di medicina polmonare e terapia intensiva (5a ed.). Lippincott Williams & Wilkins. p. 172. ISBN Numero di telefono: 978-0-7817-5273-2.
- ^ “Broncopneumopatia cronica ostruttiva (BPCO) – Trattamento – NHS” . 20 ottobre 2017.
- ^ CDC (18/01/2024). “Informazioni sul virus respiratorio sinciziale per gli operatori sanitari” . Centers for Disease Control and Prevention . Consultato il 23/02/2024 .
- ^ Howcroft M, Walters EH, Wood-Baker R, Walters JA (dicembre 2016). “Piani d’azione con breve educazione del paziente per le riacutizzazioni nella broncopneumopatia cronica ostruttiva” . The Cochrane Database of Systematic Reviews . 2016 (12): CD005074. doi : 10.1002/14651858.CD005074.pub4 . PMC 6463844. PMID 27990628 .
- ^ Lenferink A, Brusse-Keizer M, van der Valk PD, Frith PA, Zwerink M, Monninkhof EM, et al. (agosto 2017). “Interventi di autogestione, inclusi piani d’azione per le riacutizzazioni rispetto alle cure usuali nei pazienti con broncopneumopatia cronica ostruttiva” . The Cochrane Database of Systematic Reviews . 2017 (8): CD011682. doi : 10.1002/14651858.CD011682.pub2 . PMC 6483374. PMID 28777450 .
- ^ Jolliffe DA, Greenberg L, Hooper RL, Mathyssen C, Rafiq R, de Jongh RT, et al. (aprile 2019). “Vitamina D per prevenire le riacutizzazioni della BPCO: revisione sistematica e meta-analisi dei dati individuali dei partecipanti da studi clinici randomizzati” . Thorax . 74 (4): 337–345 . doi : 10.1136/thoraxjnl-2018-212092 . PMID 30630893 .
- ^Vai a:a b Vollenweider DJ, Frei A, Steurer-Stey CA, Garcia-Aymerich J, Puhan MA (ottobre 2018).“Antibiotici per le riacutizzazioni della broncopneumopatia cronica ostruttiva”.The Cochrane Database of Systematic Reviews.2018(10): CD010257.doi:10.1002/14651858.CD010257.pub2.PMC 6517133. PMID30371937.
- ^ Mackay AJ, Hurst JR (luglio 2012). “Esacerbazioni della BPCO: cause, prevenzione e trattamento”. The Medical Clinics of North America . 96 (4): 789–809 . doi : 10.1016/j.mcna.2012.02.008 . PMID 22793945 .
- ^ “Farmaci antibatterici fluorochinolonici: Comunicazione sulla sicurezza dei farmaci – La FDA consiglia di limitarne l’uso per alcune infezioni non complicate” . FDA . 12 maggio 2016. Archiviato dall’originale il 16 maggio 2016. Consultato il 16 maggio 2016 .
- ^Vai a:a b c d e f g h Decramer M, Janssens W, Miravitlles M (aprile 2012).“Malattia polmonare ostruttiva cronica”.Lancet.379(9823):1341–51.CiteSeerX 10.1.1.1000.1967 .doi:10.1016/S0140-6736(11)60968-9.PMC 7172377 .PMID22314182.
- ^ Oliveira EP, Medeiros Junior P (2020). “Cure palliative in pneumologia” . Jornal Brasileiro de Pneumologia (in portoghese). 46 (3): e20190280. doi : 10.36416/1806-3756/e20190280 . PMC7572288 . PMID32638839 .
- ^ Wilson ME, Dobler CC, Morrow AS, Beuschel B, Alsawas M, Benkhadra R, et al. (febbraio 2020). “Associazione tra ventilazione non invasiva a pressione positiva domiciliare e risultati clinici nella broncopneumopatia cronica ostruttiva: una revisione sistematica e meta-analisi” . JAMA . 323 (5): 455–465 . doi : 10.1001/jama.2019.22343 . PMC 7042860. PMID 32016309 .
- ^ Almadhoun K, Sharma S (2021). “Broncodilatatori” . StatPearls . StatPearls Publishing. PMID 30085570. Consultato il 27 luglio 2021 .
- ^Vai a:a b c Gold Report 2021, pp. 48–52, Capitolo 3: Prove a supporto della terapia di prevenzione e mantenimento.
- ^ Farne HA, Cates CJ (ottobre 2015). “Beta2-agonista a lunga durata d’azione in aggiunta a tiotropio rispetto a tiotropio o beta2-agonista a lunga durata d’azione da soli per la broncopneumopatia cronica ostruttiva” (PDF) . The Cochrane Database of Systematic Reviews . 2015 ( 10): CD008989. doi : 10.1002/14651858.CD008989.pub3 . PMC 4164463. PMID 26490945 .
- ^ Oba Y, Keeney E, Ghatehorde N, Dias S, et al. (Cochrane Airways Group) (dicembre 2018). “Terapia di combinazione duale versus broncodilatatori a lunga durata d’azione da soli per la broncopneumopatia cronica ostruttiva (BPCO): una revisione sistematica e una meta-analisi di rete” . The Cochrane Database of Systematic Reviews . 2018 ( 12): CD012620. doi : 10.1002/14651858.CD012620.pub2 . PMC 6517098. PMID 30521694 .
- ^Vai a:a b “Broncopneumopatia cronica ostruttiva negli over 16: diagnosi e gestione”.www.nice.org.uk.5 dicembre 2018.Consultato il 1° agosto 2021.
- ^Vai a:a b Cave AC, Hurst MM (maggio 2011). “L’uso di β₂-agonisti a lunga durata d’azione, da soli o in combinazione con corticosteroidi inalatori, nella broncopneumopatia cronica ostruttiva (BPCO): un’analisi rischio-beneficio”.Pharmacology & Therapeutics.130(2):114–143.doi:10.1016/j.pharmthera.2010.12.008.PMID21276815.
- ^ Spencer S, Karner C, Cates CJ, Evans DJ (dicembre 2011). Spencer S (a cura di). “Corticosteroidi inalatori versus beta(2)-agonisti a lunga durata d’azione nella broncopneumopatia cronica ostruttiva” . The Cochrane Database of Systematic Reviews . 2011 (12): CD007033. doi : 10.1002/14651858.CD007033.pub3 . PMC 6494276. PMID 22161409 .
- ^ Wang J, Nie B, Xiong W, Xu Y (aprile 2012). “Effetto dei beta-agonisti a lunga durata d’azione sulla frequenza delle riacutizzazioni della BPCO: una meta-analisi” . Journal of Clinical Pharmacy and Therapeutics . 37 (2): 204–211 . doi : 10.1111/j.1365-2710.2011.01285.x . PMID 21740451. S2CID 45383688 .
- ^Vai a:a b Geake JB, Dabscheck EJ, Wood-Baker R, Cates CJ (gennaio 2015).“Indacaterolo, un beta2-agonista a somministrazione giornaliera, versus beta₂-agonisti a somministrazione giornaliera o placebo per la broncopneumopatia cronica ostruttiva”.ofSystematic Reviews.1(3): CD010139.doi:10.1002/14651858.CD010139.pub2.PMC 6464646. PMID25575340.
- ^ Decramer ML, Hanania NA, Lötvall JO, Yawn BP (2013). “La sicurezza dei β2-agonisti a lunga durata d’azione nel trattamento della broncopneumopatia cronica ostruttiva stabile” . International Journal of Chronic Obstructive Pulmonary Disease . 8 : 53–64 . doi : 10.2147/COPD.S39018 . PMC 3558319. PMID 23378756 .
- ^ Nannini LJ, Lasserson TJ, Poole P (settembre 2012). Nannini LJ (a cura di). “Corticosteroide combinato e beta(2)-agonista a lunga durata d’azione in un unico inalatore versus beta(2)-agonisti a lunga durata d’azione per la broncopneumopatia cronica ostruttiva” . The Cochrane Database of Systematic Reviews . 9 (9): CD006829. doi : 10.1002/14651858.CD006829.pub2 . PMC 4170910. PMID 22972099 .
- ^ Fukuda N, Horita N, Kaneko A, Goto A, Kaneko T, Ota E, Kew KM (05-06-2023). “Antagonista muscarinico a lunga durata d’azione (LAMA) più beta-agonista a lunga durata d’azione (LABA) versus LABA più corticosteroide inalatorio (ICS) per la broncopneumopatia cronica ostruttiva stabile” . The Cochrane Database of Systematic Reviews . 2023 (6): CD012066. doi : 10.1002/14651858.CD012066.pub3 . ISSN 1469-493X . PMC 10241721. PMID 37276335 .
- ^ Zheng Y, Zhu J, Liu Y, Lai W, Lin C, Qiu K, et al. (novembre 2018). ” Tripla terapia nella gestione della broncopneumopatia cronica ostruttiva: revisione sistematica e meta-analisi” . BMJ . 363 : k4388. doi : 10.1136/bmj.k4388 . PMC 6218838. PMID 30401700 .
- ^Vai a:a b Karner C, Chong J, Poole P (luglio 2014).“Tiotropio versus placebo nella broncopneumopatia cronica ostruttiva”.The Cochrane Database of Systematic Reviews.2016(7): CD009285.doi:10.1002/14651858.CD009285.pub3.PMC 8934583. PMID25046211.
- ^ Cheyne L, Irvin-Sellers MJ, White J (settembre 2015). “Tiotropio versus ipratropio bromuro per la broncopneumopatia cronica ostruttiva” . The Cochrane Database of Systematic Reviews . 2015 ( 9): CD009552. doi : 10.1002/14651858.CD009552.pub3 . PMC 8749963. PMID 26391969 .
- ^ Singh S, Loke YK, Enright P, Furberg CD (gennaio 2013). “Effetti pro-aritmici e pro-ischemici dei farmaci anticolinergici inalatori” . Thorax . 68 (1): 114–6 . doi : 10.1136/thoraxjnl-2011-201275 . PMID 22764216 .
- ^ Jones P (aprile 2013). “Bromuro di aclidinio due volte al giorno per il trattamento della broncopneumopatia cronica ostruttiva: una revisione”. Advances in Therapy . 30 (4): 354–68 . doi : 10.1007/s12325-013-0019-2 . PMID 23553509 . S2CID 3530290 .
- ^ Cazzola M, Page CP, Matera MG (giugno 2013). “Bromuro di aclidinio per il trattamento della broncopneumopatia cronica ostruttiva”. Parere di esperti sulla farmacoterapia . 14 (9): 1205– 14. doi : 10.1517/14656566.2013.789021 . PMID 23566013 . S2CID 24973904 .
- ^Vai a:a b Ni H, Soe Z, Moe S (settembre 2014).“Bromuro di aclidinio per la broncopneumopatia cronica ostruttiva stabile”.The Cochrane Database of Systematic Reviews.9(9): CD010509.doi:10.1002/14651858.CD010509.pub2.PMC 8922974. PMID25234126.
- ^ Ni H, Htet A, Moe S (giugno 2017). “Bromuro di umeclidinio versus placebo in pazienti con broncopneumopatia cronica ostruttiva (BPCO)” . The Cochrane Database of Systematic Reviews . 2017 ( 6): CD011897. doi : 10.1002/14651858.CD011897.pub2 . PMC 6481854. PMID 28631387 .
- ^ Ismaila AS, Huisman EL, Punekar YS, Karabis A (2015). “Efficacia comparativa delle monoterapie con antagonisti muscarinici a lunga durata d’azione nella BPCO: una revisione sistematica e una meta-analisi di rete” . International Journal of Chronic Obstructive Pulmonary Disease . 10 : 2495–517 . doi : 10.2147/COPD.S92412 . PMC 4655912. PMID 26604738 .
- ^Vai a:a b Chen H, Sun J, Huang Q, Liu Y, Yuan M, Ma C, et al. (2021).“Corticosteroidi inalatori e rischio di polmonite in pazienti con broncopneumopatia cronica ostruttiva: una meta-analisi di studi clinici randomizzati”.Front Pharmacol.12: 691621.doi: 10.3389/fphar.2021.691621 .PMC 8275837. PMID34267661.
- ^ Chinet T, Dumoulin J, Honoré I, Braun JM, Couderc LJ, Febvre M, et al. (dicembre 2016). “[Il posto dei corticosteroidi inalatori nella BPCO]”. Revue des Maladies Respiratoires . 33 (10): 877–891 . doi : 10.1016/j.rmr.2015.11.009 . PMID26831345 .
- ^ Walters JA, Tan DJ, White CJ, Gibson PG, Wood-Baker R, Walters EH (settembre 2014). “Corticosteroidi sistemici per le riacutizzazioni acute della broncopneumopatia cronica ostruttiva” . The Cochrane Database of Systematic Reviews . 2014 ( 9): CD001288. doi : 10.1002/14651858.CD001288.pub4 . PMC 11195634. PMID 25178099 .
- ^ Walters JA, Tan DJ, White CJ, Wood-Baker R (marzo 2018). “Diverse durate della terapia corticosteroidea per le riacutizzazioni della broncopneumopatia cronica ostruttiva” . The Cochrane Database of Systematic Reviews . 2018 (3): CD006897. doi : 10.1002/14651858.CD006897.pub4 . PMC 6494402. PMID 29553157 .
- ^ van Geffen WH, Tan DJ, Walters JA, Walters EH (06-12-2023). Cochrane Airways Group (a cura di). “Corticosteroidi inalatori con associazione di beta2-agonisti inalatori a lunga durata d’azione e antagonisti muscarinici a lunga durata d’azione per la broncopneumopatia cronica ostruttiva” . Cochrane Database of Systematic Reviews . 2023 ( 12): CD011600. doi : 10.1002/14651858.CD011600.pub3 . PMC 10698842. PMID 38054551 .
- ^ Mammen MJ, Sethi S (2012). “Terapia con macrolidi per la prevenzione delle riacutizzazioni acute nella broncopneumopatia cronica ostruttiva”. Polskie Archiwum Medycyny Wewnetrznej . 122 ( 1– 2): 54– 9. doi : 10.20452/pamw.1134 . PMID 22353707 . S2CID 35183033 .
- ^Vai a:a b Herath SC, Normansell R, Maisey S, Poole P (ottobre 2018).“Terapia antibiotica profilattica per la broncopneumopatia cronica ostruttiva (BPCO)”.TheCochrane Database of Systematic Reviews.2018(10): CD009764.doi:10.1002/14651858.CD009764.pub3.PMC 6517028. PMID30376188.
- ^ Simoens S, Laekeman G, Decramer M (maggio 2013). “Prevenire le riacutizzazioni della BPCO con i macrolidi: una revisione e un’analisi dell’impatto sul bilancio” . Medicina respiratoria . 107 (5): 637–48 . doi : 10.1016/j.rmed.2012.12.019 . PMID 23352223 .
- ^ Poole P, Sathananthan K, Fortescue R (maggio 2019). “Agenti mucolitici versus placebo per bronchite cronica o broncopneumopatia cronica ostruttiva” . The Cochrane Database of Systematic Reviews . 5 ( 3): CD001287. doi : 10.1002/14651858.CD001287.pub6 . PMC 6527426. PMID 31107966 .
- ^ “Erdosteine” . BELLO . Consultato il 20 luglio 2021 .
- ^ Meldrum OW, Chotirmall SH (giugno 2021). “Muco, microbiomi e malattie polmonari” . Biomedicines . 9 (6): 675. doi : 10.3390/biomedicines9060675 . PMC 8232003 . PMID 34199312 .
- ^ “Bronchite” . nhs.uk . 17 ottobre 2017.
- ^ Zhu A, Teng Y, Ge D, Zhang X, Hu M, Yao X (ottobre 2019). “Ruolo della metformina nel trattamento dei pazienti con broncopneumopatia cronica ostruttiva: una revisione sistematica” . Journal of Thoracic Disease . 11 (10): 4371–4378 . doi : 10.21037/jtd.2019.09.84 . PMC 6837976. PMID 31737323 .
- ^Vai a:a b Khor YH, Renzoni EA, Visca D, McDonald CF, Goh NS (luglio 2019).“Ossigenoterapia nella BPCO e nella malattia polmonare interstiziale: navigare tra le conoscenze e le incognite”.ERJOpen Res.5(3).doi:10.1183/23120541.00118-2019.PMC 6745413. PMID31544111.
- ^ Ekström M, Ahmadi Z, Bornefalk-Hermansson A, Abernethy A, Currow D (novembre 2016). “Ossigeno per la dispnea nei pazienti con broncopneumopatia cronica ostruttiva non idonei all’ossigenoterapia domiciliare” . The Cochrane Database of Systematic Reviews . 11 (8): CD006429. doi : 10.1002/14651858.CD006429.pub3 . PMC 6464154. PMID 27886372 .
- ^ Jindal SK (2013). Broncopneumopatia cronica ostruttiva . Jaypee Brothers Medical. p. 139. ISBN Numero di telefono: 978-93-5090-353-7.
- ^Vai a:a b O’Driscoll BR, Howard LS, Davison AG (ottobre 2008).“Linee guida BTS per l’uso di ossigeno di emergenza nei pazienti adulti”.Torace.63(6): vi1-68.doi: 10.1136/thx.2008.102947 .PMID18838559.
- ^ Venkatesan P (gennaio 2024). ” Rapporto GOLD COPD: aggiornamento 2024″ . The Lancet Respiratory Medicine . 12 (1): 15–16 . doi : 10.1016/S2213-2600(23)00461-7 . PMID 38061380. S2CID 265751322 .
- ^ “Riabilitazione polmonare” . medlineplus.gov . Consultato il 9 settembre 2021 .
- ^ McNamara RJ, McKeough ZJ, McKenzie DK, Alison JA (dicembre 2013). “Allenamento con esercizi in acqua per la broncopneumopatia cronica ostruttiva”. The Cochrane Database of Systematic Reviews (12): CD008290. doi : 10.1002/14651858.CD008290.pub2 . PMID 24353107 .
- ^ Menadue C, Piper AJ, van ‘t Hul AJ, Wong KK (maggio 2014). “Ventilazione non invasiva durante l’allenamento fisico per persone con broncopneumopatia cronica ostruttiva” . The Cochrane Database of Systematic Reviews . 2014 (5): CD007714. doi : 10.1002/14651858.CD007714.pub2 . PMC 10984247. PMID 24823712 .
- ^Vai a:a b McKeough ZJ, Velloso M, Lima VP, Alison JA (novembre 2016).“Allenamento con esercizi per gli arti superiori nella BPCO”.TheCochrane Database of Systematic Reviews.2016(11): CD011434.doi:10.1002/14651858.CD011434.pub2.PMC 6464968. PMID27846347.
- ^Vai a:a b Ngai SP, Jones AY, Tam WW (giugno 2016).“Tai Chi per la broncopneumopatia cronica ostruttiva (BPCO)”.The Cochrane Database of Systematic Reviews.2016(6): CD009953.doi:10.1002/14651858.CD009953.pub2.PMC 8504989. PMID27272131.
- ^ Ammous O, Feki W, Lotfi T, Khamis AM, Gosselink R, Rebai A, Kammoun S (06/01/2023). Cochrane Airways Group (a cura di). “Allenamento dei muscoli inspiratori, con o senza riabilitazione polmonare concomitante, per la broncopneumopatia cronica ostruttiva (BPCO)” . Cochrane Database of Systematic Reviews . 2023 ( 1): CD013778. doi : 10.1002/14651858.CD013778.pub2 . PMC 9817429. PMID 36606682 .
- ^ Thomas MJ, Simpson J, Riley R, Grant E (giugno 2010). “L’impatto degli interventi di fisioterapia domiciliare sulla dispnea durante le attività della vita quotidiana nella BPCO grave: una revisione sistematica”. Fisioterapia . 96 (2): 108–19 . doi : 10.1016/j.physio.2009.09.006 . PMID 20420957 .
- ^Vai a:a b Wearing J, Beaumont S, Forbes D, Brown B, Engel R (febbraio 2016).“L’uso della terapia manipolativa spinale nella gestione della broncopneumopatia cronica ostruttiva: una revisione sistematica”.Journal of Alternative and Complementary Medicine.22(2):108–14.doi:10.1089/acm.2015.0199.PMC 4761829. PMID26700633.
- ^ Simonelli C, Vitacca M, Vignoni M, Ambrosino N, Paneroni M (2019). “Efficacia della terapia manuale nella BPCO: una revisione sistematica di studi clinici randomizzati” . Pulmonology . 25 (4): 236–247 . doi : 10.1016/j.pulmoe.2018.12.008 . PMID 30738792 .
- ^Vai a:a b Osadnik CR, McDonald CF, Jones AP, Holland AE (marzo 2012).“Tecniche di liberazione delle vie aeree per la broncopneumopatia cronica ostruttiva”.The Cochrane Database of Systematic Reviews.2012(3): CD008328.doi:10.1002/14651858.CD008328.pub2.PMC 11285303. PMID22419331.
- ^ Ferreira IM, Brooks D, White J, Goldstein R (dicembre 2012). Ferreira IM (a cura di). “Integrazione nutrizionale per broncopneumopatia cronica ostruttiva stabile” . The Cochrane Database of Systematic Reviews . 2012 (12): CD000998. doi : 10.1002/14651858.CD000998.pub3 . PMC 11742366. PMID 23235577 .
- ^ Van Geffen WH, Douma WR, Slebos DJ, Kerstjens HA (29 agosto 2016). “Broncodilatatori somministrati tramite nebulizzatore versus inalatori per gli attacchi polmonari di broncopneumopatia cronica ostruttiva” . Cochrane Database of Systematic Reviews . 29 (8): 011826. doi : 10.1002/14651858.CD011826.pub2 . hdl : 11370/95fc3e6e-ebd0-440f-9721-489729f80add . PMC 8487315 . PMID 27569680 .
- ^ Wise R. “Broncopneumopatia cronica ostruttiva (COPD)” . Patologie polmonari: Merck Manuals Professional Edition . Archiviato dall’originale il 28 dicembre 2016. Consultato il 16 dicembre 2016 .
- ^ Osman LM, Ayres JG, Garden C, Reglitz K, Lyon J, Douglas JG (2008). “Calore domestico e stato di salute dei pazienti con BPCO” . Eur. J. Public Health . 18 (4): 399–405 . doi : 10.1093/eurpub/ckn015 . PMID 18367496 .
- ^ Mu Z, Chen PL, Geng FH, Ren L, Gu WC, Ma JY, Peng L, Li QY (2017). “Effetti sinergici di temperatura e umidità sui sintomi dei pazienti con BPCO”. Int J Biometeorol . 61 (11): 1919–25 . Bibcode : 2017IJBm…61.1919M . doi : 10.1007/s00484-017-1379-0 . PMID 28567499 . S2CID 25962322 .
- ^ “Umidificatori: alleviano i sintomi della pelle e delle vie respiratorie” . Mayo Clinic.
- ^ Noti JD, Blachere FM, McMillen CM, Lindsley WG, Kashon ML, Slaughter DR, Beezhold DH (2013). ” L’elevata umidità porta alla perdita del virus influenzale infettivo da tosse simulata” . PLOS ONE . 8 (2): e57485. Bibcode : 2013PLoSO…857485N . doi : 10.1371/journal.pone.0057485 . PMC 3583861. PMID 23460865 .
- ^Vai a:a b Gold Report 2021, pp. 92–96, Capitolo 4: Gestione della BPCO stabile.
- ^ van Geffen WH, Slebos DJ, Herth FJ, Kemp SV, Weder W, Shah PL (aprile 2019). “Interventi chirurgici ed endoscopici che riducono il volume polmonare per enfisema: una revisione sistemica e una meta-analisi” (PDF) . The Lancet. Medicina respiratoria . 7 ( 4): 313–324 . doi : 10.1016/S2213-2600(18)30431-4 . PMID 30744937. S2CID 73428098 .
- ^Vai a:a b Duffy S, Marchetti N, Criner GJ (settembre 2020). “Terapie chirurgiche per la broncopneumopatia cronica ostruttiva”.Cliniche di medicina toracica.41(3):559–566.doi:10.1016/j.ccm.2020.06.011.PMID32800206.S2CID221145423.
- ^Vai a:a b “1 Raccomandazioni | Inserimento di valvola endobronchiale per ridurre il volume polmonare nell’enfisema | Linee guida | NICE”.www.nice.org.uk. 20 dicembre 2017. Consultato il 7 luglio 2021.
- ^ Klooster K, Slebos DJ (maggio 2021). “Valvole endobronchiali per il trattamento dell’enfisema avanzato” . Chest . 159 (5): 1833– 1842. doi : 10.1016/j.chest.2020.12.007 . PMC 8129734 . PMID 33345947 .
- ^ Welling JB, Slebos DJ (agosto 2018). ” Riduzione del volume polmonare con spirali endobronchiali per pazienti con enfisema” . J Thorac Dis . 10 (Suppl 23): S2797 – S2805 . doi : 10.21037/jtd.2017.12.95 . PMC 6129816. PMID 30210833 .
- ^ Valipour A (gennaio 2017). “Ablazione broncoscopica termica a vapore: la soluzione migliore per trattare i pazienti con enfisema!”. Archivos de Bronconeumologia . 53 (1): 1– 2. doi : 10.1016/j.arbr.2016.11.009 . PMID 27916315 . S2CID 78181696 .
- ^ Mortensen J, Berg RM (gennaio 2019). “Scintografia polmonare nella BPCO” . Seminari di medicina nucleare . 49 (1): 16–21 . doi : 10.1053/j.semnuclmed.2018.10.010 . PMID 30545511 . S2CID 56486118 .
- ^ “OMS Disease and injury country estimates” . Organizzazione Mondiale della Sanità . 2009. Archiviato dall’originale l’11 novembre 2009. Consultato l’11 novembre 2009 .
- ^Vai a:a b Murray CJ, Vos T, Lozano R, Naghavi M, Flaxman AD, Michaud C, et al. (dicembre 2012). “Anni di vita aggiustati per disabilità (DALY) per 291 malattie e infortuni in 21 regioni, 1990-2010: un’analisi sistematica per il Global Burden of Disease Study 2010”.Lancet.380(9859):2197–2223.doi:10.1016/S0140-6736(12)61689-4.PMID23245608.S2CID205967479.
- ^ Vos T, Flaxman AD, Naghavi M, Lozano R, Michaud C, Ezzati M, et al. (dicembre 2012). “Anni vissuti con disabilità (YLD) per 1160 sequele di 289 malattie e infortuni 1990-2010: un’analisi sistematica per il Global Burden of Disease Study 2010” . Lancet . 380 (9859): 2163–2196 . doi : 10.1016/S0140-6736(12)61729-2 . PMC 6350784 . PMID 23245607 .
- ^Vai a:a b “Prevalenza della BPCO”.NICE. Consultato il 18 luglio 2021.
- ^ Rycroft CE, Heyes A, Lanza L, Becker K (2012). ” Epidemiologia della broncopneumopatia cronica ostruttiva: una revisione della letteratura” . International Journal of Chronic Obstructive Pulmonary Disease . 7 : 457–94 . doi : 10.2147/COPD.S32330 . PMC 3422122. PMID 22927753 .
- ^ Martinez FJ, Curtis JL, Sciurba F, Mumford J, Giardino ND, Weinmann G, Kazerooni E, Murray S, Criner GJ, Sin DD, Hogg J, Ries AL, Han M, Fishman AP, Make B, Hoffman EA, Mohsenifar Z, Wise R (aprile 2007). “Differenze di sesso nell’enfisema polmonare grave” . Giornale americano di medicina respiratoria e di terapia intensiva . 176 (3): 243–252 . doi : 10.1164/rccm.200606-828OC . PMC 1994221 . PMID17431226 .
- ^ “Nozioni di base sulla BPCO” . Broncopneumopatia cronica ostruttiva (BPCO) . Center for Disease Control and Prevention. 9 giugno 2021. Consultato il 18 luglio 2021 .
- ^ Torio CM, Andrews RM (2006). “Costi ospedalieri nazionali per pazienti ricoverati: le condizioni più costose per pagatore, 2011: Statistical Brief n. 160” . Healthcare Cost and Utilization Project (HCUP) Statistical Briefs . PMID 24199255. Archiviato dall’originale il 14 marzo 2017.
- ^ “Le 10 principali cause di morte” . Schede informative . Organizzazione Mondiale della Sanità.
- ^Vai a:a b c d e f Petty TL (2006).“La storia della BPCO”.Rivista internazionale di broncopneumopatia cronica ostruttiva.1(1):3–14.doi: 10.2147/copd.2006.1.1.3 .PMC 2706597 .PMID18046898.
- ^Vai a:a b Wright JL, Churg A (2008).“Caratteristiche patologiche della broncopneumopatia cronica ostruttiva: criteri diagnostici e diagnosi differenziale”(PDF). In Fishman A, Elias J, Fishman J, Grippi M, Senior R, Pack A (a cura di).Fishman’s Pulmonary Diseases and Disorders(4a ed.). McGraw-Hill. pp. 693–705.ISBN Numero di telefono: 978-0-07-164109-8Archiviato dall’originale ( PDF) il 3 marzo 2016. Consultato l’11 novembre 2008 .
- ^ Woolcock A (1984). “La ricerca di parole per descrivere i cattivi soffiatori”. Chest . 85 (6): 73S – 74S . doi : 10.1378/chest.85.6_Supplement.73S .
- ^ Waldbott GL (1965). Una lotta con i Titani . Carlton Press. p. 6.
- ^ Fishman AP (maggio 2005). “Cento anni di broncopneumopatia cronica ostruttiva”. American Journal of Respiratory and Critical Care Medicine . 171 (9): 941– 8. doi : 10.1164/rccm.200412-1685OE . PMID 15849329 .
- ^ “Novembre è il mese nazionale di sensibilizzazione sulla BPCO | NHLBI, NIH” . www.nhlbi.nih.gov . Consultato il 21 luglio 2021 .
- ^Vai a:a b Lomborg B (2013). Problemi globali, soluzioni locali: costi e benefici . Cambridge University Press. p. 143.ISBN Numero di telefono: 978-1-107-03959-9.
- ^ Bloom D (2011). Il peso economico globale delle malattie non trasmissibili (PDF) . World Economic Forum. p. 24. Archiviato (PDF) dall’originale il 04-02-2015.
- ^ “COPD commissioning toolkit” (PDF) . www.assets.publishing.service.gov.uk . Consultato il 18 luglio 2021 .
- ^ Chen YT, Miao K, Zhou L, Xiong WN (giugno 2021). “Terapia con cellule staminali per la broncopneumopatia cronica ostruttiva” . Chin Med J (Engl) . 134 (13): 1535–1545 . doi : 10.1097/CM9.0000000000001596 . PMC 8280064. PMID 34250959 .
- ^ Gøtzsche PC, Johansen HK (settembre 2016). “Terapia di aumento dell’alfa-1 antitripsina per via endovenosa per il trattamento di pazienti con deficit di alfa-1 antitripsina e malattia polmonare” . The Cochrane Database of Systematic Reviews . 2016 (9): CD007851. doi : 10.1002/14651858.CD007851.pub3 . PMC 6457738. PMID 27644166 .
- ^ Gea J, Enríquez-Rodríguez CJ, Agranovich B, Pascual-Guardia S (2023). “Aggiornamento sui risultati metabolomici nei pazienti con BPCO” . ERJ Open Research . 9 (5): 00180–2023 . doi : 10.1183/23120541.00180-2023 . ISSN 2312-0541 . PMC 10613990. PMID 37908399 .
- ^ Dasgupta S, Ghosh N, Bhattacharyya P, Roy Chowdhury S, Chaudhury K (17 febbraio 2023). “Metabolomica di asma, BPCO e sovrapposizione asma-BPCO: una panoramica”. Critical Reviews in Clinical Laboratory Sciences . 60 (2): 153–170 . doi : 10.1080/10408363.2022.2140329 . ISSN 1040-8363 . PMID 36420874 .
- ^ Zeng X, Lan Y, Xiao J, Hu L, Tan L, Liang M, Wang X, Lu S, Peng T, Long F (2022-12-02). “Progressi nella fosfoproteomica e la sua applicazione alla BPCO”. Expert Review of Proteomics . 19 ( 7– 12): 311– 324. doi : 10.1080/14789450.2023.2176756 . ISSN 1478-9450 . PMID 36730079 .
- ^ McLean S, Nurmatov U, Liu JL, Pagliari C, Car J, Sheikh A (luglio 2011). “Telemedicina per la broncopneumopatia cronica ostruttiva” ( PDF) . The Cochrane Database of Systematic Reviews . 2012 (7): CD007718. doi : 10.1002/14651858.CD007718.pub2 . PMC 8939044. PMID 21735417 .
- ^ Gruß I, McCreary GM, Ivlev I, Houlihan ME, Yawn BP, Pasquale C, et al. (dicembre 2021). “Sviluppo di un programma di ricerca sulla broncopneumopatia cronica ostruttiva (BPCO) guidato dal paziente negli Stati Uniti” Journal of Patient-Reported Outcomes . 5 (1): 126. doi : 10.1186/s41687-021-00399-7 . PMC 8643383 . PMID 34865193 .
- ^ Akers RM, Denbow DM (2008). Anatomia e fisiologia degli animali domestici . Wiley. p. 852. ISBN Numero di telefono: 978-1-118-70115-7.
- ^ Churg A, Wright JL (2007). “Modelli animali di broncopneumopatia cronica ostruttiva indotta dal fumo di sigaretta”. Modelli di riacutizzazioni nell’asma e nella BPCO . Contributi alla microbiologia. Vol. 14. pp. 113–25 . doi : 10.1159/000107058 . ISBN Numero di telefono: 978-3-8055-8332-9Numero di registrazione PMID 17684336 .
- ^ “Ostruzione ricorrente delle vie aeree nei cavalli – Apparato respiratorio” . Manuale veterinario . Consultato il 7 luglio 2021 .
- ^ Miller MS, Tilley LP, Smith FW (gennaio 1989). “Malattia cardiopolmonare nel cane e nel gatto geriatrici”. The Veterinary Clinics of North America. Small Animal Practice . 19 (1): 87–102 . doi : 10.1016/S0195-5616(89)50007-X . PMID 2646821 .
Opere citate
[ modificare ]
- Strategia globale per la prevenzione, la diagnosi e la gestione della BPCO: rapporto 2021 (PDF) . Iniziativa globale per la broncopneumopatia cronica ostruttiva. 25 novembre 2020. Consultato il 28 giugno 2021 .
#malattia